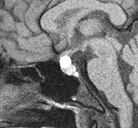
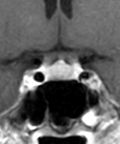
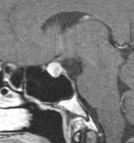
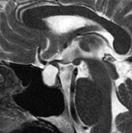
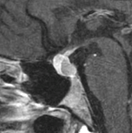
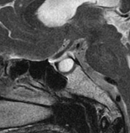
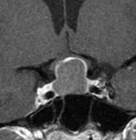
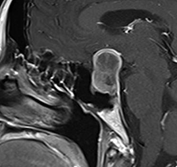
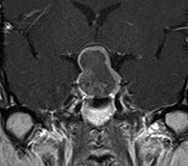
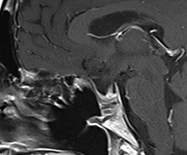
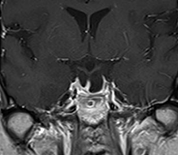
下垂体部腫瘍下垂体とは脳の底の部分に細い茎でぶらさがっている1cmくらいの小さな器官で、鼻の付け根の奥のトルコ鞍という頭蓋骨のポケットのようなところに納まっています。全身のホルモンのコントロールセンターの役割を果たし、様々なホルモンを分泌しています。
下垂体部腫瘍の中で最も多いのはここから発生する下垂体腺腫とよばれる良性の腫瘍で、脳腫瘍全体の約15%がこの腫瘍です。脳下垂体の近傍には、下垂体腺腫以外にも頭蓋咽頭腫、ラトケ嚢胞、胚細胞腫、髄膜腫、脊索腫といった様々な腫瘍が発生します。 その中で頻度の高い下垂体腺腫について紹介します。下垂体自体に発生した腫瘍で大多数が良性です。この脳腫瘍では以下のような症状が特徴的です。
視力・視野障害腫瘍が大きくなったことにより周辺の組織が圧迫されることによって起きる症状で、最も多い症状です。これは腫瘍が上に大きくなって、視神経や視交叉を圧迫するためになります。さらにひどくなると視床下部を圧迫して精神障害や意識障害などがみられます。 下垂体ホルモン欠乏腫瘍により下垂体の機能が障害されることによって起きる症状です。当院では内分泌内科と協力して、術前術後にホルモン分泌の状態を正確に評価し、必要に応じてホルモン補充療法を行っています。 下垂体ホルモン分泌過剰(機能性下垂体腺腫)腫瘍が下垂体特有のホルモンを分泌することで起きる症状です。ホルモンを分泌している細胞そのものから腫瘍ができると、血液中のホルモン値が高くなり過ぎ、体中に様々な症状を引き起こします。
成長ホルモンの過剰は手足顔など身体の末端の肥大をきたす末端肥大症が特徴的です。その他に糖尿病、高血圧、高脂血症、悪性腫瘍、睡眠時無呼吸症候群などの合併が多く見られます。
乳汁分泌ホルモン(プロラクチン)の過剰は生理不順・無月経や乳汁分泌、不妊、骨粗鬆症の原因となります。
副腎皮質刺激ホルモンの過剰は高血圧、糖尿病、肥満、心臓病、脳卒中といった重篤な合併症を引き起こします(クッシング病)。これらの場合、腫瘍が小さくても身体に様々な症状をきたすため、完全に摘出することが重要です。
当科では腫瘍摘出の際に、腫瘍と正常組織の境界部位からいくつもの組織を採取して迅速病理診断を行っています。これにより、腫瘍の取り残しを防ぎ、治療成績の向上に努めています。 非機能性下垂体腺腫下垂体ホルモンを産生しない細胞が増える下垂体腺腫をいいます。この場合、腫瘍がある程度の大きさになり、下垂体の上にある視神経交叉を圧迫すると視野障害(耳側半盲)が出現します。巨大な腫瘍になると正常の下垂体の機能も障害され、上記の如く、下垂体ホルモンが欠乏する(汎下垂体機能低下症といいます)ことになります。
下垂体腺腫の治療方針について(1) 小さな非機能性下垂体腺腫はまず経過観察特に最近は脳ドックで無症状の下垂体腺腫が偶然に発見される機会が多くなりましたが、非機能性下垂体腺腫の場合、上記のような視野障害がなければ、下垂体腺腫が視神経を圧迫していることは無いため、通常治療をする必要はありません。 当科では2cm以下の非機能性下垂体腺腫を安易に手術することはありません。 (他の病院で手術を強く勧められ、セカンドオピニオンで当科に受診した症例がありました。視野障害がなかったため経過観察していますが、日常生活に支障なく経過しています。)
6ヶ月〜1年毎に画像検査を行い、サイズや形状が変化の有無をチェックします。大きくなるようであれば、その時に手術をお勧めすることがあります。 (初診から10年経過してから視野障害が出現し、手術を行った症例はあります。)
(外来で画像検査のみで経過観察している症例)
(嚢胞性病変;液体が主体の病変は視神経への圧迫が少ないため症状をきたすことはなく、経過観察で十分なことが多いです。このような病変は下垂体腺腫だけでなく、ラトケ嚢胞も鑑別診断となります。)
(下垂体腺腫の経年変化;矢印(↓)は視神経です。2010年の所見と比べ2016年では視神経が腫瘍によって下から圧迫され伸展しています。当初無症状だったため経過観察しておりましたが、視野障害が出現したため、初診診断後から10年目に手術しました。)
(2)薬物療法・放射線治療についてホルモン産生腫瘍の場合、内服治療でとても効果がある場合もあります。
婦人科からプロラクチンの値が高いため、頭部MRIを行ったところ下垂体部に腫瘍が指摘され当科に紹介されることがありますが、プロラクチンの値が2桁であれば、腫瘍が視神経を圧迫することは無いため、まず手術が第一選択となることはありません。巨大な腫瘍の場合、プロラクチンの値とともに高い場合も薬物治療を優先します。 (妊娠を望む女性の場合は手術を優先したほうが安全なこともあるので、その場合適宜相談して治療方針を決めています。) したがって、薬物治療を第一選択にする場合や残存腫瘍に対して薬物治療を行う場合にも内分泌内科医と協力しながら治療を進めます。さらに、残存腫瘍に対してはガンマナイフ(放射線治療)も効果的な治療です。
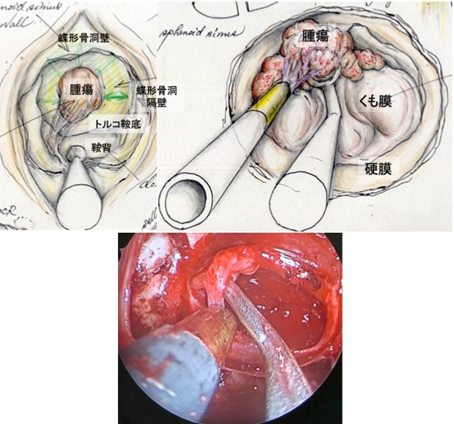
(3)経鼻的経蝶形骨洞的腫瘍摘出術腫瘍が2cm以上で視神経を圧迫し、視野障害を自覚していれば、手術適応ありと判断します。またホルモン産生腫瘍の中でも成長ホルモンや副腎皮質ホルモン産生腫瘍はサイズが小さくてもホルモン過分泌による臨床症状を伴うため手術が必要となります。 (当院では薬物療法は内分泌科医師に一任しており、薬物療法に限界があると判断されると内分泌内科医師から手術の依頼をいただくことが多いです。)
当院では耳鼻科と協力して片方の鼻孔から腫瘍の摘出を行う「経鼻的経蝶形骨洞的下垂体腫瘍摘出術」で手術を行っております。この摘出法は従来の上口唇の裏側の歯肉部を切開する方法に比べ、術後に口腔・鼻腔内の違和感が少ないという利点があります。
この手術は、鼻腔という極めて限られた空間の中で脳深部の操作を行うために、脳神経外科の手術の中でも極めて特殊な方法です。この手術では従来手術用顕微鏡を使用していましたが、2013年からは当院耳鼻科医と協同で硬性内視鏡単独手術により下垂体腫瘍摘出術を行っています。これは内視鏡を使用することにより手術顕微鏡では死角となる部位の腫瘍摘出率を向上することができます。
また内視鏡単独手術に切り替えた事により、顕微鏡手術と比べ、残存腫瘍や術後出血の有無を術中に確認しやすくなりました。 また術後髄液漏(頭蓋底、下垂体底部の修復が不十分なために頭蓋内の髄液が鼻腔に漏出すること)や尿崩症(下垂体機能不全による多尿)などの合併症も極めて少なく、安全で確実な手術を遂行することが可能になりました。 経鼻的内視鏡下腫瘍摘出術の場合、上記のような術後合併症の可能性が低く順調に経過すれば、術後1週間から10日くらいで退院が可能です。 ※ 巨大腫瘍で上方・側方に進展している場合には、内視鏡では視野の確保が困難であるため開頭手術と組み合わせる場合もあります。 |