脳神経内科
パーキンソン病について ■パーキンソン病の概要パーキンソン病は、中脳にある「黒質(こくしつ)」という部分の神経細胞が徐々に減少することで、体の動きを調節する働きが低下する病気です。一般に、ゆっくりと進行するのが特徴です。症状には、体の動きに関係する運動症状とそれ以外の非運動症状があり、主な内容を下の表に示します。病気の原因はまだ完全には解明されていませんが、加齢、体質(遺伝)、環境因子などが関係していると考えられています。日本では50〜60歳代の方に多くみられ、患者さんの数は年々増えてきています。
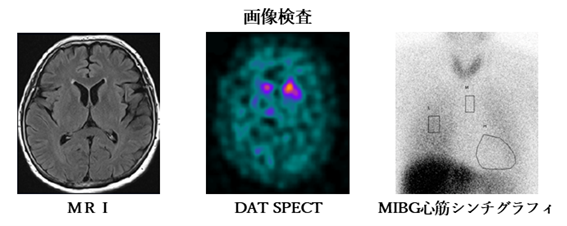
■診断パーキンソン病の診断は、症状の経過や服薬歴、診察所見、各種検査結果を総合して行います。似た症状を示す病気(多系統萎縮症、進行性核上性麻痺、レビー小体型認知症など)との鑑別も重要です。主に以下の検査を組み合わせて評価します。
■治療パーキンソン病を完全に治す方法はまだ確立されていませんが、現在は優れた薬物療法やリハビリテーションにより、症状をコントロールしながら自分らしい生活を長く続けることが可能です。治療にあたっては、患者さんの年齢や生活スタイル、症状に応じてお一人おひとりに適した治療計画を立てていきます。 ● 薬物療法パーキンソン病の治療では、薬による治療が基本となります。最も効果が高い薬は、脳内で不足しているドパミンを補うレボドパ製剤です。これに加えて、ドパミン受容体作動薬、MAO-B阻害薬、COMT阻害薬などを、症状や副作用の程度に応じて組み合わせながら調整します。
病気が進行すると、
● 外科的治療薬物療法で十分な改善が得られない場合には、手術による治療も選択肢となることがあります。
● 運動療法・リハビリテーションパーキンソン病では、薬物治療に加えて、運動療法やリハビリテーションがとても重要です。定期的に体を動かすことで、動きにくさの進行をゆるやかにし、生活の質(QOL)を保つ効果があります。目安として、週に合計150分程度の中等度の運動(少し息が弾む程度)が勧められます。研究では、ダンス、水中運動、歩行・バランス訓練、筋力トレーニングなど、さまざまな運動が効果的であることが示されています。特定の運動にこだわる必要はなく、「できる範囲で、無理なく、楽しく続ける」ことが大切です。 ■当院の特徴当院では、脳神経内科医、看護師、ソーシャルワーカーが連携し、患者さんの支援を行います。患者さんとご家族の生活の質を守ることを大切にし、地域の医療機関とも連携しながら継続的なサポートを行っています。 |
腎臓・高血圧内科
腎生検 腎臓病はほとんど無症状のまま透析になってしまう恐ろしい病気です。そうなる前に早めの診断、治療が重要です。 写真、超音波ガイド下腎生検の実際 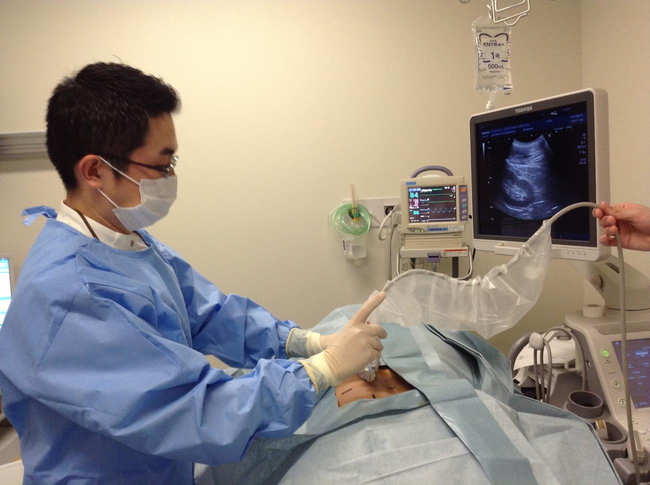 腹膜透析(CAPD) 血液透析では心臓に負担となるシャントを作成し、週3回通院して、太い針を2本刺して毎回痛みに耐えなければいけません。 
外来血液濾過透析(on-line HDF) 最新の透析方法を実施しています。 写真、透析室からの中川、および桜並木の眺望 写真、窓側の透析用ベッドと透析機器 |
糖尿病・代謝・内分泌内科
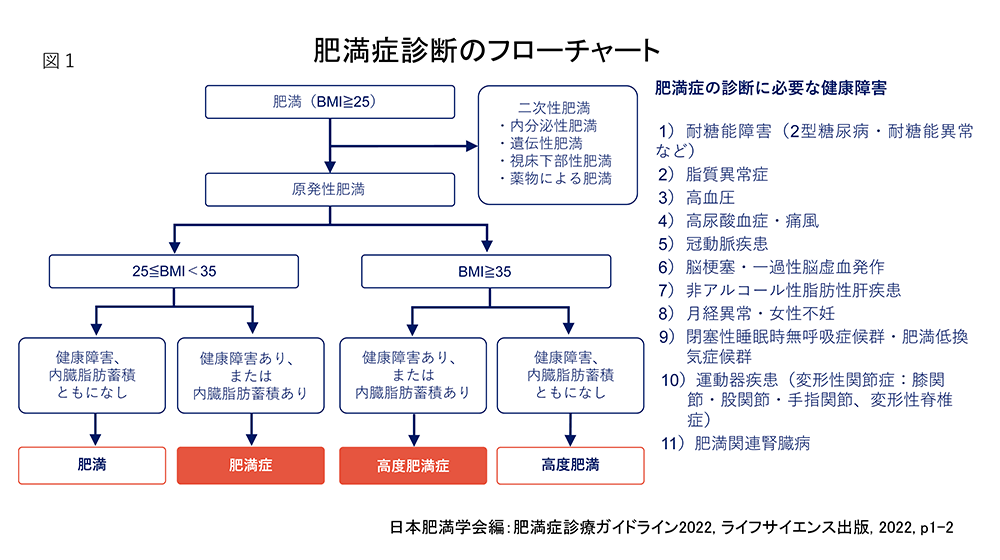
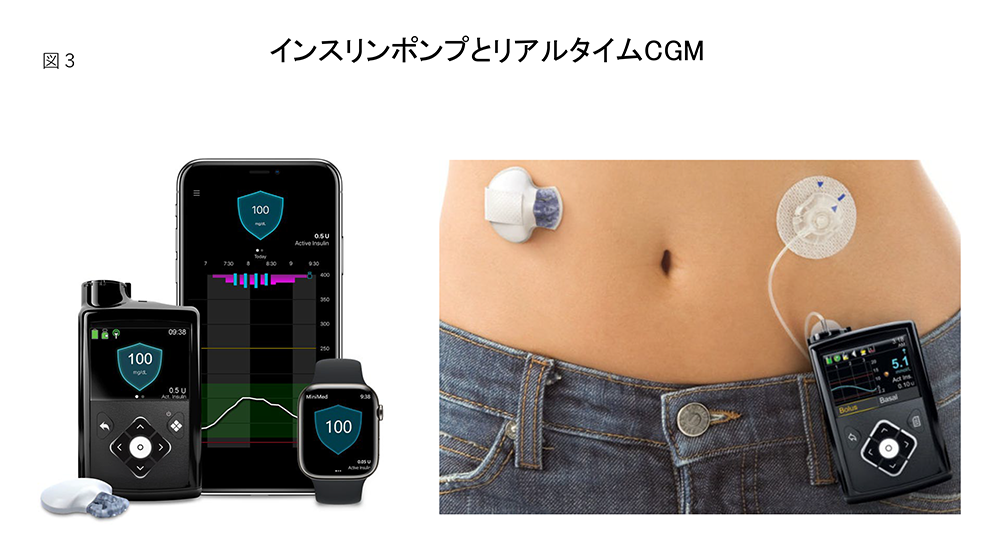
肥満外来 当院では保険診療で肥満治療が受けることができます。肥満治療を受けるためには、いくつかの条件が必要です。以下に示す条件(図1)に該当するかをご確認ください。具体的には、肥満により高血圧や糖尿病、脂質異常症などの病気が共存することが求められ、肥満治療によってこれらの病気が改善する見込みがあることが重要です。 糖尿病療養指導士とのチーム医療 当病院には糖尿病診療を専門的に学んだ糖尿病療養指導士の資格を持つ看護師、栄養士、薬剤師が常勤しています。医師と糖尿病療養指導士は常に連携し、外来や病棟で患者様の治療をサポートします。糖尿病と診断されたことに対して不安を感じている場合、現在のインスリン治療や血糖自己測定に心配がある場合、新しい治療法を医師から提案されたが理解できず自己判断ができない場合、食事や運動についてどう取り組めばよいか分からない場合など、多くの場面で糖尿病療養指導士は患者様にとって心強い味方となります。 インスリンポンプ外来 1型糖尿病や従来のインスリン治療では血糖変動が大きく、治療継続に不安がある場合、インスリンポンプやリアルタイムCGM(図3)を併用して持続血糖測定を行うSAP(Sensor Augmented Pump)療法を開始することや、他院でのポンプ治療をそのまま継続することも可能です。このシステムを導入することにより高血糖や低血糖のリスクが大幅に減少しTIR(Time in Range)という血糖コントロールの指標も改善します。 |
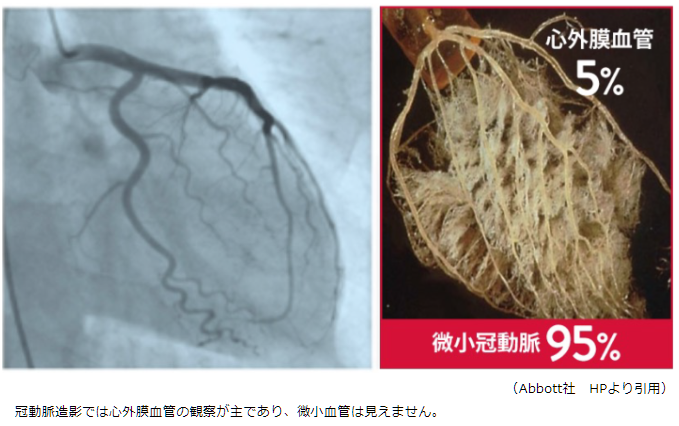
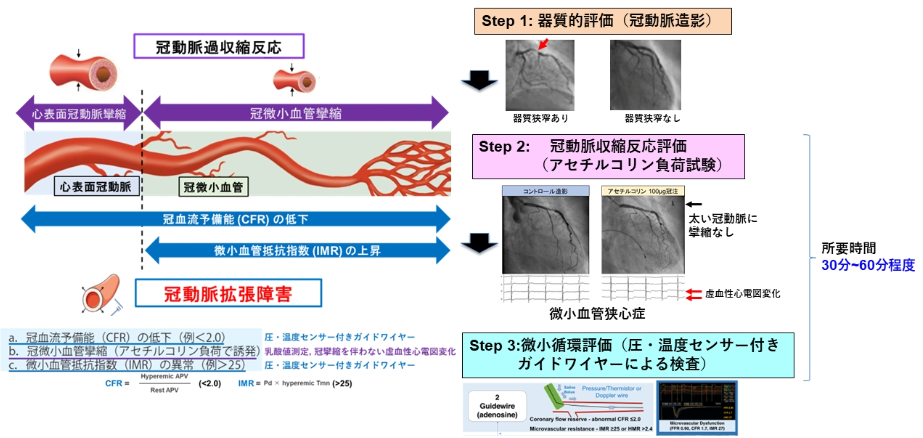
循環器内科
呼吸器内科
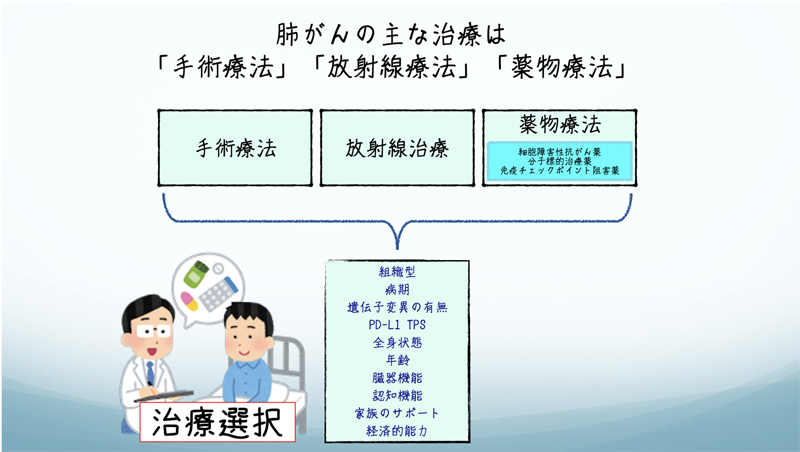
無理をしないオーダーメイドの肺がん治療 当院呼吸器内科では、肺や気道など呼吸に関わる病気を専門に診療しています。 免疫チェックポイント阻害薬は、患者さんご自身の免疫の力を活かしてがんと闘う治療法です。従来の抗がん剤とは異なり、副作用の出方も異なりますが、一部の患者さんではがんの進行を長期間抑えられることもあり、大きな希望となっています。一方、分子標的治療薬は、がん細胞に特有の遺伝子変異や異常なタンパク質をピンポイントで狙い撃ちする治療法です。EGFR遺伝子変異やALK融合遺伝子といった特定の変化が見つかった場合に使用され、効果的かつ比較的副作用が少ないことが特徴です。これらの治療法を選択するためには、まずは正確な診断と、遺伝子検査などの精密な検査が必要となります。
当院では、診断から治療、その後の生活支援までをオーダーメイドでサポートできる診療体制を整えております。医師をはじめ、看護師、薬剤師、リハビリスタッフ、医療相談員など、多職種が連携して患者さんを支えてまいります。 |
精神神経科
睡眠障害外来 睡眠・覚醒障害に関して、睡眠医療の専門医(一般社団法人日本睡眠学会総合専門医・指導医)2名が担当しています。慢性の不眠症には、外来個人療法(隔週、計7回)として、医師と公認心理師の協働による認知行動療法を施行しています。終夜睡眠ポリグラフ検査(polysomnography; PSG、月8例)を用いた睡眠時無呼吸症候群に対する耳鼻咽喉・頭頚部外科、循環器内科との共同診療体制が整備されています。治療には、経鼻的持続的陽圧呼吸療法(continuous positive air pressure; CPAP)や手術療法が実施されています。ナルコレプシーや特発性過眠症などの中枢性過眠症の確定診断に必要な反復睡眠潜時検査(multiple sleep latency test; MSLT)は、月1〜2例実施可能であり、睡眠衛生指導や薬物療法が実施されます。「よく眠れない」、「昼間眠くて困る」、「夜寝ぼけて危ない」など、睡眠と覚醒に関する悩み事を抱えている方は、かかりつけの先生に紹介状を作成して頂いて、受診をお勧めいたします。 |
小児科
|
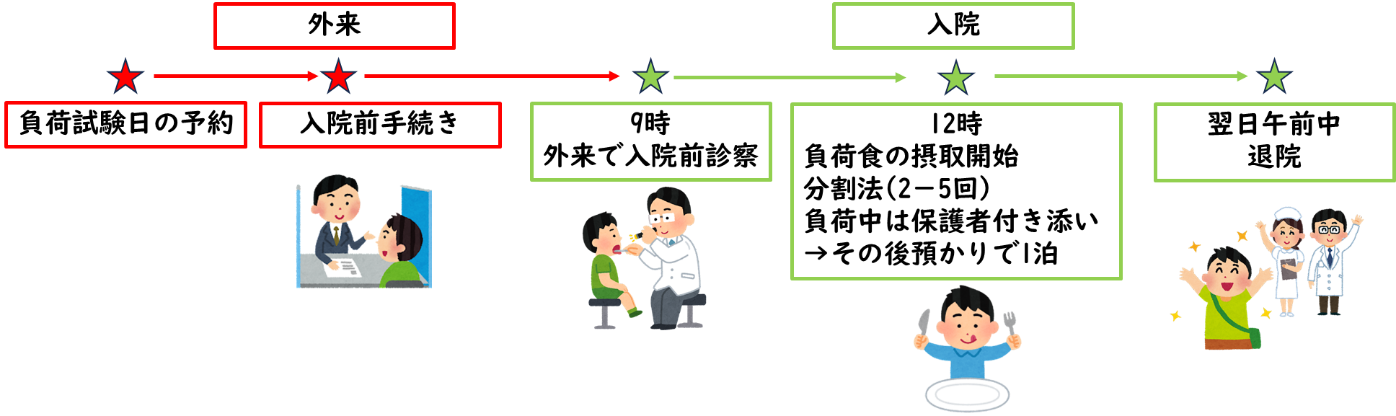
食物アレルギーの診断には、医師が食事内容を確認し特異的IgE抗体検査で推測することができますが、確定診断には食物経口負荷試験が必要です。食物経口負荷試験は、アレルギーが疑われる食物を実際に食べて、症状を観察する検査です。?食物アレルギーを診断する?食物アレルギーが治ったかどうか(耐性獲得)を確認する、といった目的で行います。この検査によって、どのくらいの量を食べたらどんな症状が出るかを直接確認することが出来ますが、重篤な症状が出る可能性もあるため病院で十分な準備を整えて実施する必要があります。 当院のアレルギー外来では、アトピー性皮膚炎に対してスキンケア中心の治療を目標に、ステロイド外用薬の副作用を最小限にするためのプロアクティブ療法を積極的に行っています。プロアクティブ療法は、再発の多いアトピー性皮膚炎で推奨されている方法です。十分な範囲にステロイド外用薬を塗り、軽快した後も頻度を減らしながら治療を継続します。保湿薬を上手に使い、よりステロイド外用薬の使用量を減らしていきます。 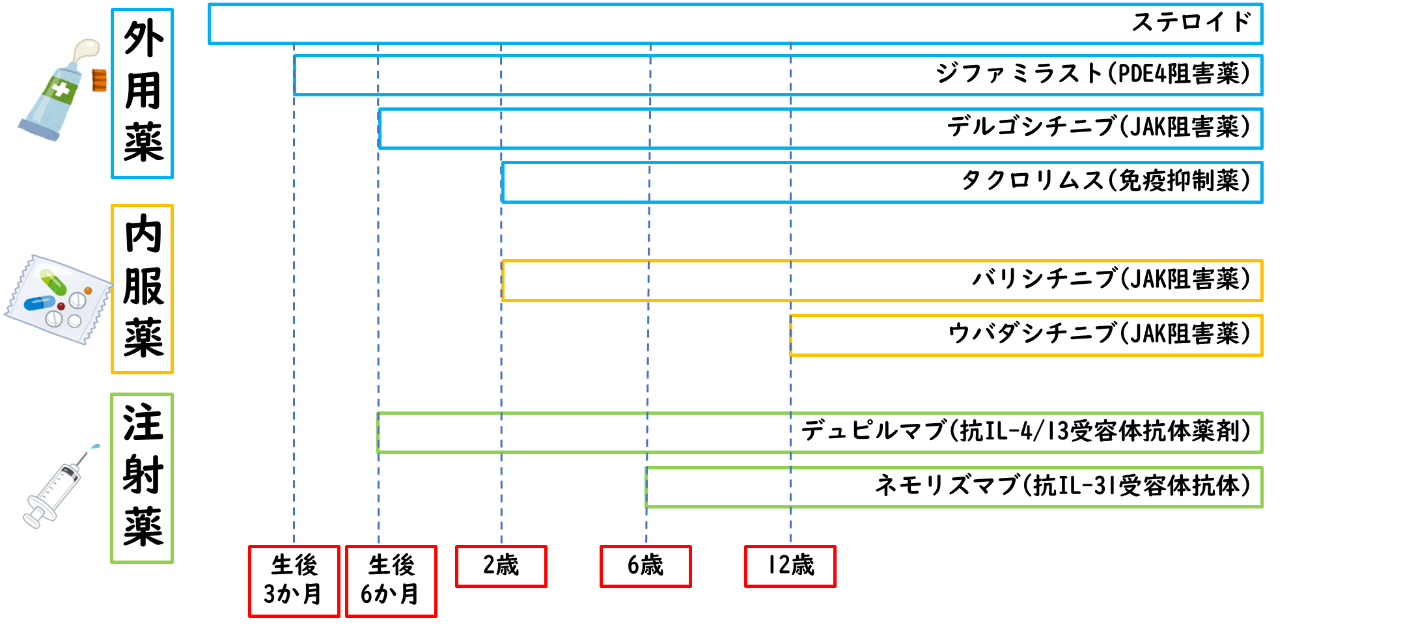
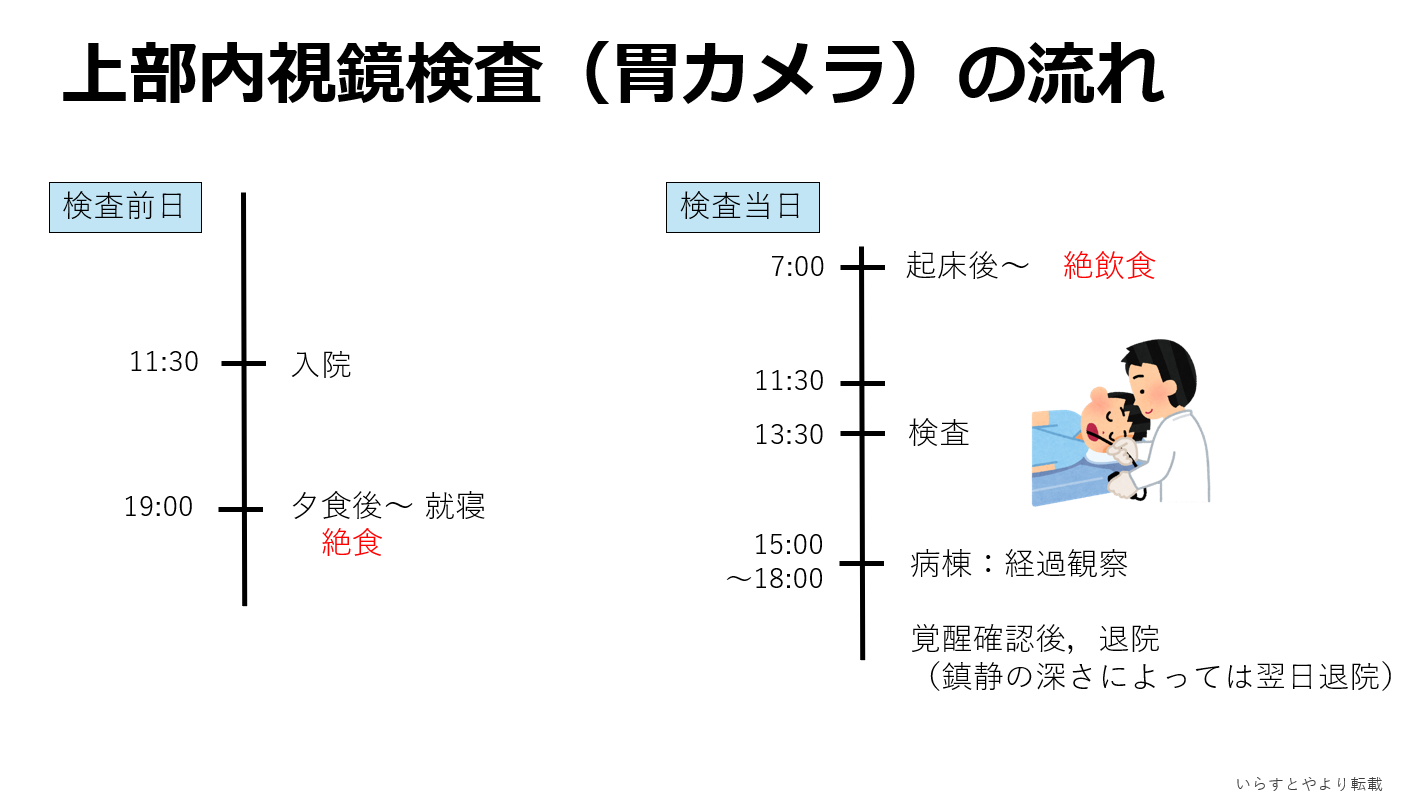
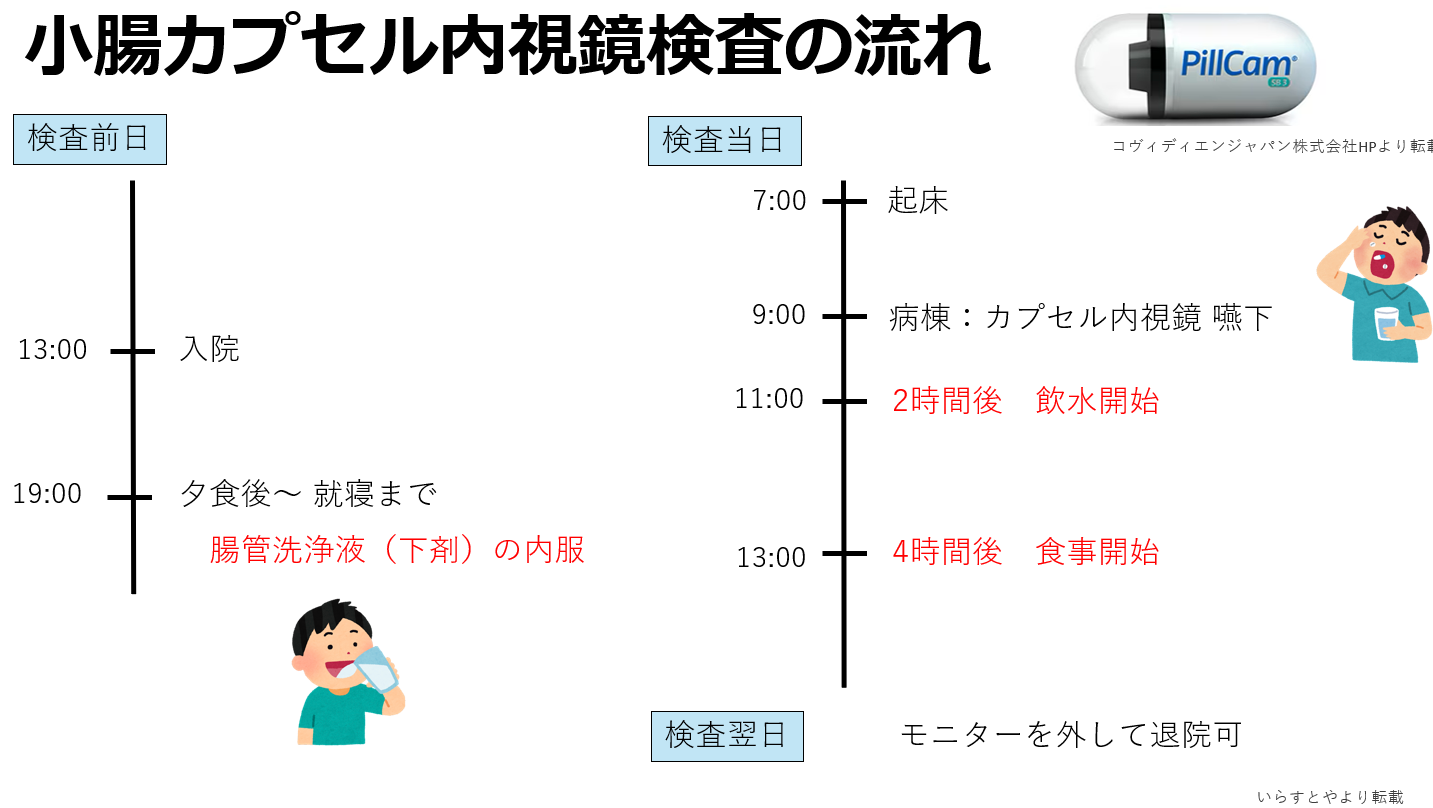
当科では都内でも数少ない,小児に対する消化器内視鏡検査(胃カメラ,大腸カメラ,小腸カプセル内視鏡検査など)を行っています.小児の内視鏡検査は,こども特有の疾患群,苦痛の軽減(鎮静・麻酔)など成人と同じには考えられないため,小児を専門とする医師による検査が望ましいとされています.当科では基本的には小児科医が内視鏡検査を担当します.また,麻酔も必ず検査担当とは別の小児科医が担当し,偶発症・合併症への対応に備えています.必要に応じて内視鏡科や麻酔科と協力して診療に当たる体制も整えています.

|
外 科
乳癌手術に対する乳房再建術 当院では乳癌に対する乳房切除を行う際に、希望があれば形成外科と合同で乳房再建術を行っています。詳細に関しては乳腺専門医師(川瀬、布施)の外来でお問い合わせください。 局所進行癌に対する術前放射線化学療法 当院では局所進行直腸癌、膵癌に対して、無再発生存率および全生存率アップを期待した、術前放射線化学療法を導入しております。詳細に関しては、直腸癌に関しては大腸専門医師(小川,石山,今北,橋爪,大楽)の外来で、膵癌に関しては肝胆膵専門医師(薄葉、恒松、羽村)の外来でお問い合わせください。 直腸脱に対する修復術及び慢性便秘症に対する手術療法 直腸脱は高齢者、特に女性に多い病気で、社会の高齢化にともない増加しています。直腸が脱出すると活動が制限されるとともに、肛門のしまりが悪くなり、便漏れをきたすことも多くなります。当院では、直腸脱の標準術式としてlaparoscopic ventral rectopexy(腹腔鏡下に腹側の直腸を固定する方法)を用いていますが、 (1)症状の程度、(2)脱出の程度、(3)患者さんの全身状態を考慮し、最終的に術式を決定しています。また、慢性便秘症により著しくQOLの低下した患者さんを対象として、大腸通過遅延型・ 便排出障害に対する患者さんの満足度を向上させ、QOLを改善することを目的として外科的手術療法も取り入れております。 膀胱尿管逆流症に対する超低侵襲治療 −膀胱鏡下DefluTM注入療法 膀胱から尿管に尿が逆流し、尿路感染を繰り返すお子さんがいます。以前は膀胱を切開し逆流を防止する目的で尿管と膀胱をつなぎなおす手術が一般的でしたが、近年、膀胱鏡下にDefluxTM(ヒアルロン酸ナトリウムとデキストラノマービーズの二種類の混合物)を尿管口の周りに注入するという、低侵襲な治療法が普及しつつあります。2泊3日での治療で、おなかを切る必要もありません。詳細に関しては、小児外科専門医師(金森)の外来でお問い合わせください。 |
脳神経外科
脳腫瘍 脳腫瘍には、神経膠腫・髄膜腫・下垂体腺腫・転移性脳腫瘍など多くの種類の腫瘍が存在します。通常これらの脳腫瘍に対して、必要に応じて手術を行い、組織診断により放射線治療や化学療法を組み合わせた集学的治療の必要性を検討します。脳腫瘍の種類・部位・大きさや患者さんの症状・年齢や体調を考慮して、患者さんにとって最善の治療方針を検討し治療します。 神経内視鏡手術 近年の外科手術には、患者さんの身体に負担の少ない手術が次々と導入されています。その一つに内視鏡手術があります。脳神経外科領域においても同様で、一部の疾患に対して従来の開頭手術よりも低侵襲な神経内視鏡手術が行われるようになりました。葛飾医療センター脳神経外科では、下垂体腺腫などトルコ鞍近傍の疾病、水頭症・脳出血・脳室内腫瘍や下垂体腫瘍に対して、日本神経内視鏡技術認定医が診療を行っています。 特発性正常圧水頭症 高齢化が進み特発性正常圧水頭症の患者さんは増加しています。特発性正常圧水頭症は、歩行が小刻みになり転びやすくなった、トイレに間に合わない、物忘れがすすんだ、という三つの症状に特徴がある病気です。約1週間の検査入院を行い、治療により症状の改善を期待できるかを判定します。その結果をふまえ患者さん、ご家族と相談しながら適切な治療方法をご案内します。 脊髄刺激治療 脊髄刺激治療は、なかなか治らない手足や体の疼痛で苦しむ患者さんに行っています。腰椎手術後、脊髄腫瘍、脊髄損傷、帯状疱疹など多岐にわたる疾病で難治性疼痛が生じますが、脊髄刺激治療により疼痛の緩和が期待できます。試験的に脊髄を刺激して治療効果を体感していただくことができます。 |
皮膚科
|
乾癬は皮膚に炎症を伴い、慢性的に経過する疾患です。「かんせん」という名称から誤解されがちですが、人から人へうつる病気ではありません。皮疹の見た目や出現部位は人によってさまざまですが、頭皮や髪の生え際、ひじ、ひざなど、外的刺激を受けやすい部位に生じやすい傾向があります。
典型的な症状として、皮膚が少し盛り上がった浸潤・肥厚した赤い発疹(紅斑)の上に、銀白色のフケのような鱗屑が付着し、ポロポロとはがれ落ちます。爪の変形や関節の痛み(関節症性乾癬)を伴うこともあります。関節症性乾癬は放置すると関節や骨の変形を引き起こし、慢性的な痛みの原因となるため、早期治療が重要です。 尋常性乾癬は特徴的な皮疹から診断できることもありますが、当科では薬疹や他の皮膚炎との鑑別のため、皮膚生検(皮疹の一部を切除して検査すること)を必須としています。 治療には、
などがあります。デュークラバシチニブや生物学的製剤の適応となる重症例では、皮膚生検に加えてスクリーニング検査を行ったうえで治療を開始します。特に関節症性乾癬では、生物学的製剤による早期介入が関節変形や慢性疼痛の予防に重要です。 当院は日本皮膚科学会より乾癬の生物学的製剤承認施設として認定されています。生物学的製剤は高額な治療となるため、まずはかかりつけ医にご相談のうえ、紹介状をご用意ください。 アトピー性皮膚炎は、アレルギー素因を持つ体質や皮膚バリア機能の低下など、複数の要因が関与して発症する、慢性のかゆみを伴う皮膚疾患です。
治療は日本皮膚科学会アトピー性皮膚炎診療ガイドラインに基づき、
を中心に行います。重症例では免疫抑制薬の内服を併用することがあります。また、十分な外用療法で改善が得られない難治例には、生物学的製剤などを用いた治療も行っています。 当科では皮膚リンパ腫やその他の皮膚炎との鑑別のため、皮膚生検を必須としています。生物学的製剤は高額な治療となるため、まずはかかりつけ医にご相談のうえ、紹介状をご準備ください。 皮膚科でいう「いぼ」は、ヒト乳頭腫ウイルス(HPV)感染によって生じるウイルス性疣贅を指します。外来で最も多いのは尋常性疣贅で、特に足底にできる疣贅は治りにくく、難治性となることが多いです。 |
泌尿器科
|
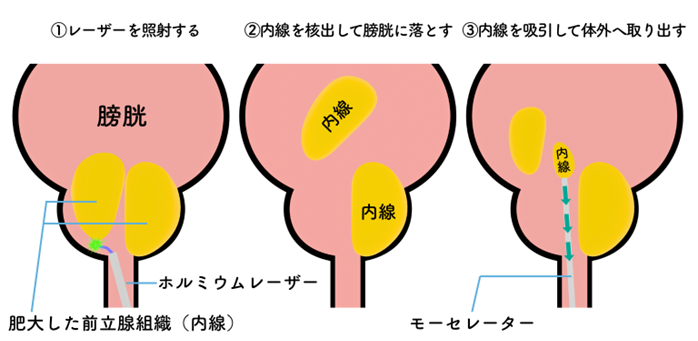
当科では、癌治療のみならず排尿障害や尿路結石をはじめとする泌尿器科疾患に対し、内視鏡手術・低侵襲治療を中心に診療を行っています。 前立腺肥大症 前立腺肥大症は高齢男性に多く、尿が出にくい、頻尿、夜間頻尿、残尿感などの排尿障害を引き起こします。 尿路結石(腎結石・尿管結石) 尿路結石は、突然の強い腰背部痛や血尿を契機に発見されることが多い疾患です。結石の大きさや部位、症状に応じて治療法を選択しています。 主な治療内容
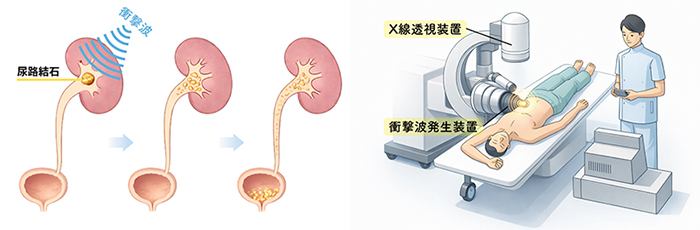
ESWLは、体の外から衝撃波を腎臓の結石に集中的に当て、石を細かく砕く治療法です。
皮膚を切ることなく行えるため、身体への負担が少なく、短時間で治療が可能です。 砕かれた結石は、尿とともに自然に体外へ排出されます。 比較的小さな結石や腎臓内の結石に適した治療法です。
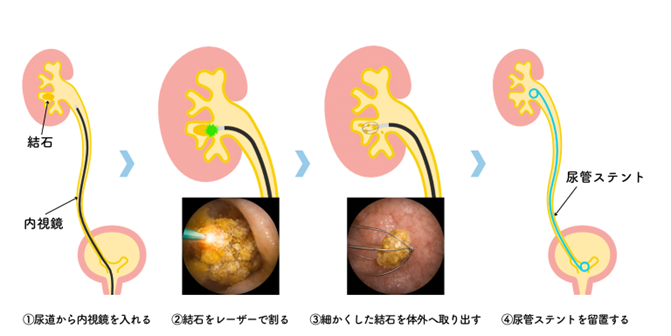
TULは、細い内視鏡を尿道から挿入し、尿管や腎臓の結石を直接治療する方法です。 過活動膀胱・頻尿 過活動膀胱は、頻尿、尿意切迫感、切迫性尿失禁を特徴とする疾患です。当科では、生活指導・薬物療法を基本とし、保存的治療で十分な改善が得られない場合には、
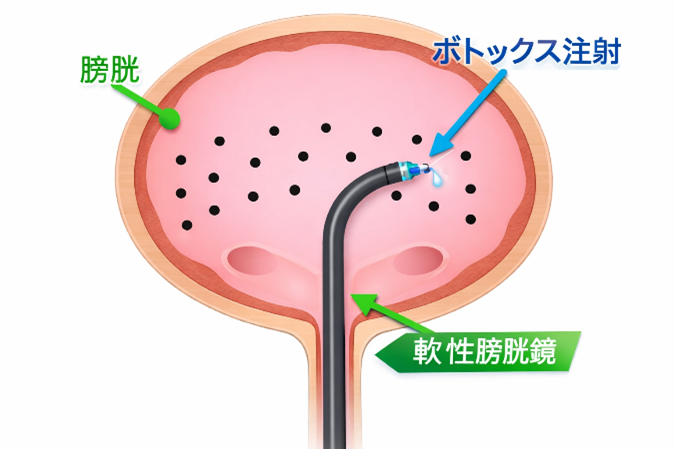
※ボトックス治療とは:内視鏡(軟性膀胱鏡)を用いて、膀胱の筋肉に少量ずつボツリヌス毒素製剤を注射します。これにより膀胱の過剰な収縮が抑えられ、尿意切迫感や頻尿の改善が期待できます。 などの治療も行っています。 前立腺癌放射線治療における SpaceOAR 前立腺癌に対する放射線治療では、直腸への影響が問題となることがあります。当科では、放射線治療時の直腸障害軽減を目的として
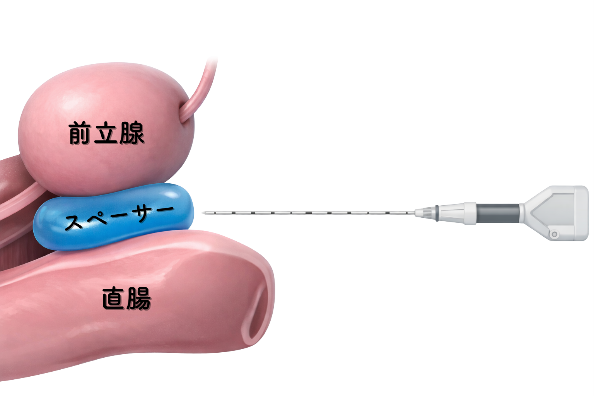
SpaceOARは、前立腺がんの放射線治療を行う際に使用する医療材料です。前立腺と直腸の間に一時的にスペース(すき間)を作ることで、放射線が直腸に当たる量を減らし、治療に伴う直腸への影響を軽減することを目的としています。 を使用しています。本処置は 泌尿器科が主体となって実施し、放射線治療の安全性向上に努めています。 ロボット支援下前立腺全摘除術(導入予定) 当院では、2026年3月よりロボット支援下前立腺全摘除術(DaVinci)を導入予定です。これまで行ってきた腹腔鏡下前立腺全摘除術に加え、ロボット支援下手術を治療選択肢の一つとして提供していきます。 |
産婦人科
子宮筋腫について 子宮筋腫は、子宮の筋肉にできる良性の腫瘍です。 子宮筋腫の治療には、薬物療法と手術療法があります。 薬物療法 女性ホルモンの働きを抑えることで、筋腫を小さくしたり症状を和らげる治療です。
手術療法 症状が強い場合や薬物療法で十分な効果が得られない場合には、手術を行います。 近年は体への負担が少ない低侵襲手術(内視鏡手術)が主流です。傷が小さく、痛みや入院期間が少ないことが特徴です。 主な手術方法には以下があります。
|
眼 科
|
白内障 白内障は年齢を重ねるにつれてどなたにでもみられ、手術による治療が必要となります。濁った水晶体を除去し、人工眼内レンズを挿入する手術がm白内障の標準的な術式です。挿入する眼内レンズはいろいろな種類があり、患者様の目の状態や疾患に応じて、選択します。乱視を補正するレンズや、遠方だけでなく中間距離の見え方にも配慮したレンズを用い、生活スタイルに応じた見え方の改善を目指しています。 緑内障 緑内障は、眼圧の上昇などにより視野障害が進行する病気で、長期間にわたる治療が必要です。治療は主に、眼圧を下げる点眼治療を基本としますが、近年では、緑内障の病状が進行する前に、目への負担が比較的少ない手術を行う選択肢も増えています。当科では、マイクロパルス毛様体レーザーやアイステント、プリザーフロなどの新しい治療法を導入し、緑内障の状態に応じて、適切な時期に手術を行うことで、進行を遅らせることを目指して、治療を行っています。 角膜移植 角膜は目のいちばん表面にある透明な組織で、ものを見るのにとても重要な役割を担っています。様々な原因で濁って角膜混濁となってしまうと、角膜移植が必要となります。角膜移植には、ご献眼によるドナー角膜が必要ですが、わが国では、長い待機期間が必要なのが現状です。角膜には血管がないため、移植する際に血液型などの適合性が不要です。そのため、角膜移植では、世界中でドナーシェアリングが行われています。当科でも、米国のアイバンクの協力のもとドナーを入手し、待機期間不要の角膜移植を行っています。また、水疱性角膜症という角膜混濁に対しては、培養内皮細胞注入術という再生医療技術を用いた新しい角膜移植も始まっています。 加齢黄斑変性などの黄斑疾患 加齢黄斑変性や黄斑浮腫などに対して、病気の活動性を抑える抗VEGF薬の硝子体注射を行っています。黄斑は眼底網膜の中心部で、視力をになっている重要な組織ですが、障害が大きいと不可逆的に視力が失われます。加齢黄斑変性や、糖尿病・網膜静脈分枝閉塞症などによる黄斑浮腫では、適切な時期に抗VEGF薬の硝子体注射を行うことによって、病状の進行を食い止めたり、視力が改善することが期待されます。抗VEGF薬にはさまざまな種類がありますが、当科では、現在わが国で処方できるすべての薬剤を扱い、疾患の種類や病状に応じて使い分けています。外来処置室で行い、患者様の利便性をはかっています。 網膜剥離 網膜は、眼底一面に広がる視神経の束からなる膜で、見たものが網膜に投影されることで、我々はものを見ています。網膜は非常に薄い膜で眼底に張り付いていますが、さまざまな原因で剥がれることがあり、網膜剥離が生じます。打撲などの外傷以外に、近視性変化や加齢性変化も、網膜剥離の原因となります。始めは部分的な剥離から始まりますが、網膜剥離を放置すると剥離が黄斑部まで広がり、最悪の場合は失明にいたります。治療には、網膜硝子体手術を行いますが、網膜剥離はできるだけ早く手術する必要があります。当科では、網膜剥離の緊急対応も常時行っています。 |
リハビリテーション科
上肢痙縮および下肢痙縮に対するボツリヌス毒素治療(ボトックス®、ゼオマイン®) ■痙縮(けいしゅく)とは脳出血や脳梗塞など脳血管障害の後遺症として、手や足に運動麻痺が生じる場合があります。この運動麻痺に合併することが多いのが、筋肉が勝手に収縮する状態が続く「痙縮(けいしゅく)」という症状です。 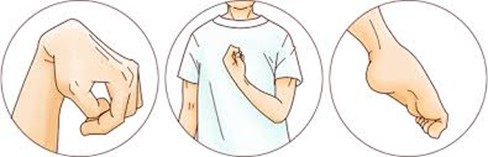
【痙縮によって生じる日常生活動作の困難】
痙縮の症状を放置すると、日常生活の動作が困難になるばかりでなく、次第に関節が固まってしまい、外科的に処置(手術)をしない限り、関節を動かすのが困難な状態に至ります。 ■ボツリヌス毒素製剤(ボトックス®、ゼオマイン®)を使用した痙縮治療についてボツリヌス毒素は、ボツリヌス菌が作り出す神経毒で、筋肉の中にある神経に作用し、筋肉の緊張をやわらげる効果(筋弛緩作用)があることから、痙縮における対症療法の薬として世界的に使用されるようになりました。 ●ボトックス®(グラクソ・スミスクライン株式会社) 適応:上肢痙縮、下肢痙縮、眼瞼痙攣、片側顔面痙攣、痙性斜頸、重度の原発性腋窩多汗症、斜視、痙攣性発声障害、過活動膀胱、神経因性膀胱 ●ゼオマイン®(帝人ファーマ株式会社) 適応:上肢痙縮、下肢痙縮、慢性流涎 当院リハビリテーション科では、上肢痙縮および下肢痙縮に対してボツリヌス毒素製剤(ボトックス®、ゼオマイン®)を用いた外来通院治療を積極的に実施しています。 ■当院リハビリテーション科で痙縮治療を希望する方へ(1)まず、かかりつけ医による紹介状をご用意ください。 |
内視鏡部
早期癌の治療 〜内視鏡的粘膜下層剥離術〜 早期癌の確立された治療として内視鏡的粘膜下層剥離術(ESD: Endoscopic submucosal dissection)があります。 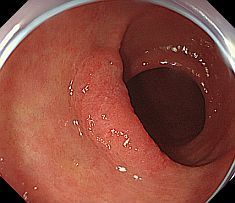 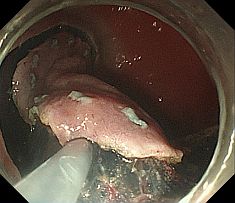 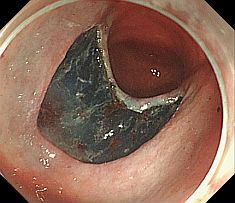 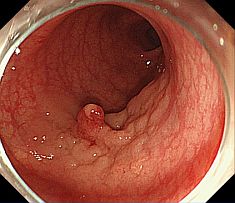 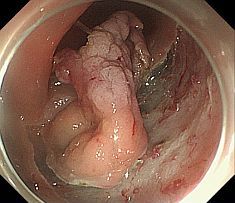 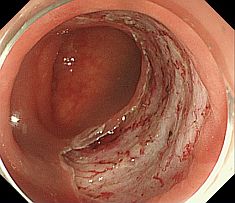 胆膵内視鏡検査、治療 胆嚢、胆管あるいは膵臓の病気を診断・治療するために、口から内視鏡を挿入して行う検査治療です。 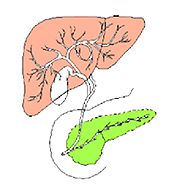 胆管・膵管の模式図 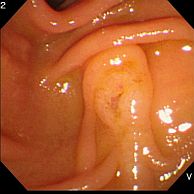 十二指腸乳頭部 内視鏡的逆行性胆管膵管造影(ERCP) 胆管と膵管の十二指腸開口部を十二指腸乳頭部といいます。 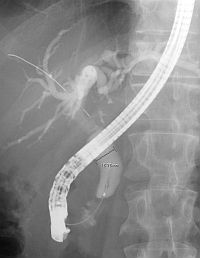 ERC胆管造影 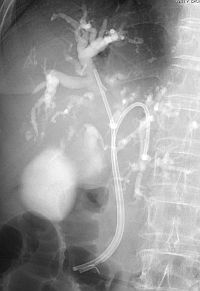 肝門部狭窄症例に対するプラスチックステント挿入 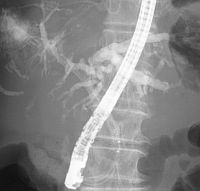 肝門部狭窄症例に対する金属ステント挿入 超音波内視鏡(EUS) 超音波内視鏡はスコープの先端に超音波振動子がついた特殊な内視鏡を口から胃・十二指腸に挿入し、胆嚢、胆管、膵臓を観察する検査です。  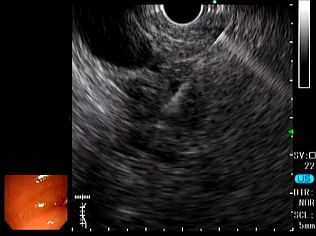 穿刺時 腹腔鏡内視鏡合同手術(LECS; Laparoscopic endoscopic cooperative surgery) 胃粘膜下腫瘍に対する外科的手術は時に正確な腫瘍の辺縁を腹腔側から視認することが困難であり、過剰な胃切除によって大きな胃の変形をきたすことがあります。また、腫瘍の場所によっては胃全摘になることもあります。当院では、外科と内視鏡科が協力し、腹腔側からの腹腔鏡手術と管腔側からの内視鏡手術を同時に行うことで、必要最小限の胃の切除を行なっております。 |