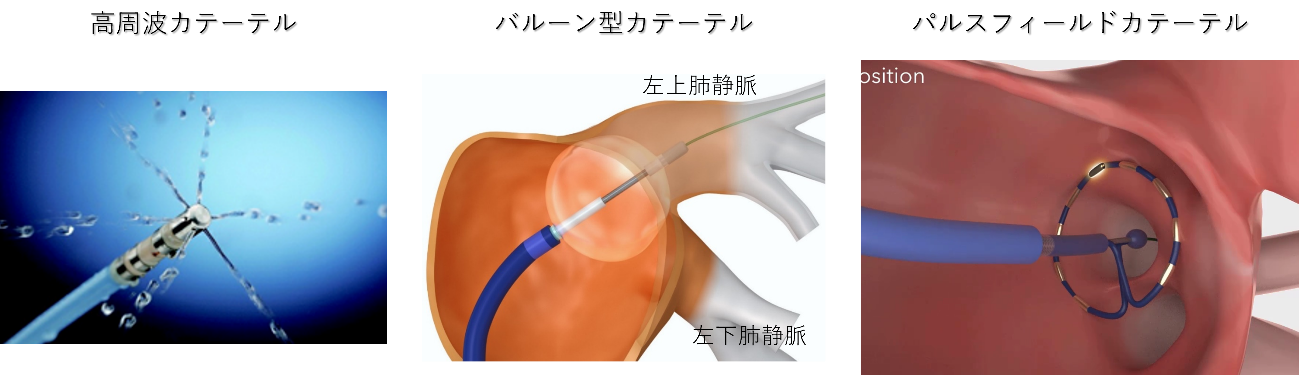
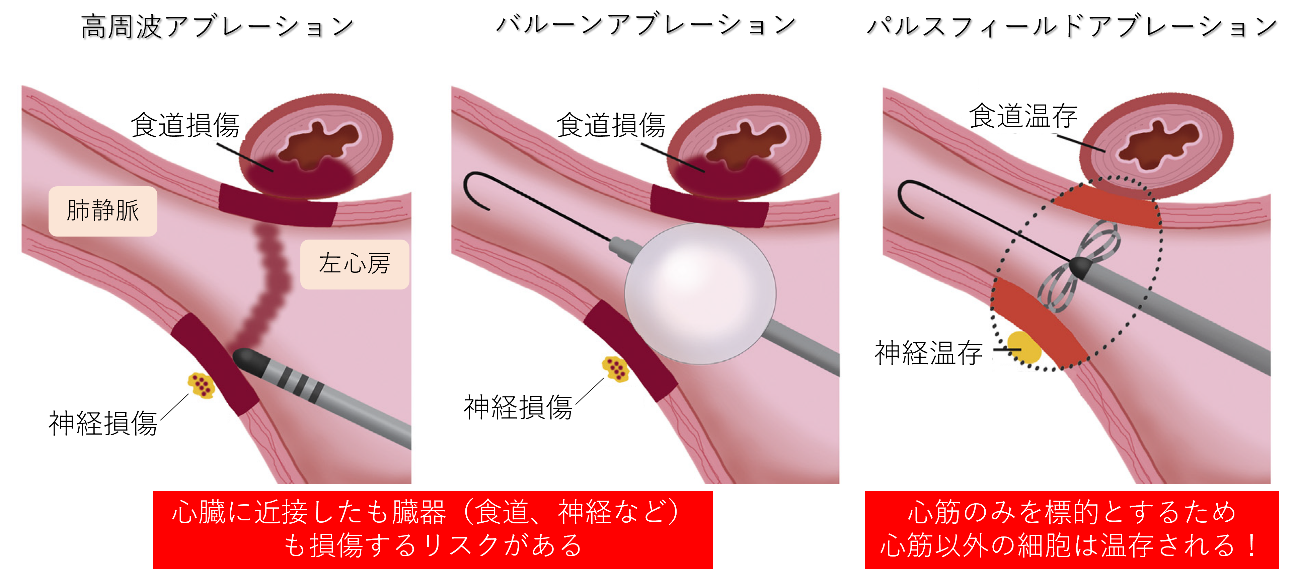
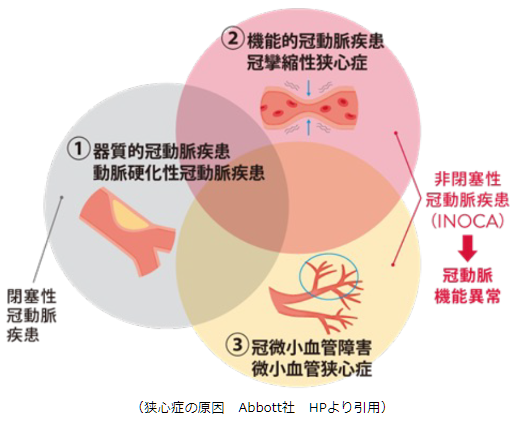
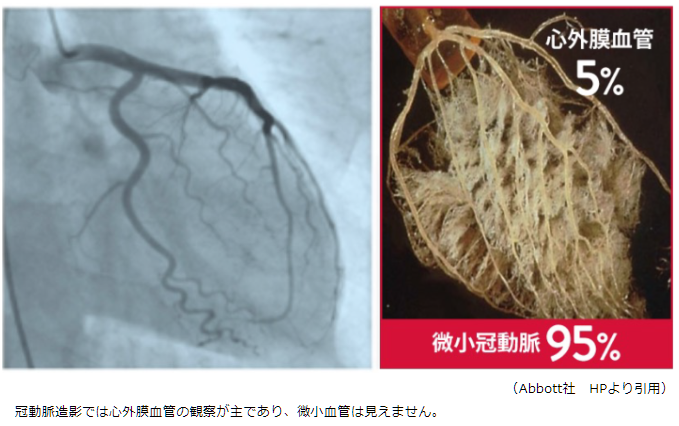
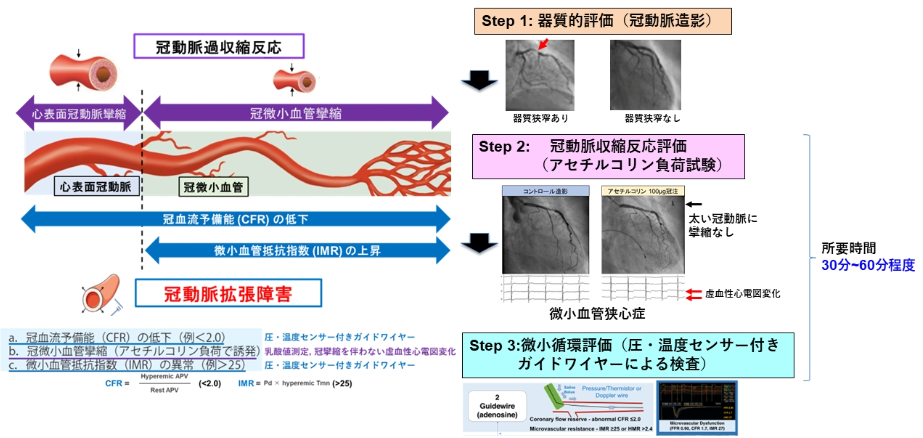
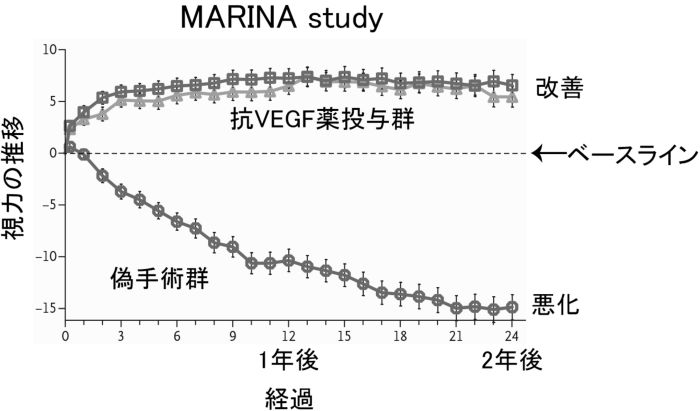
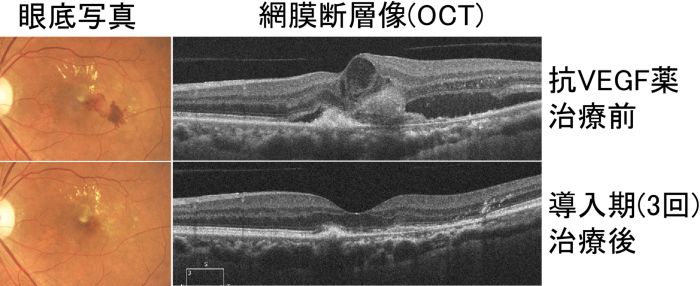
�۴Ĵ����
Ǿ���г���
Ǿ���� Ǿ����ˤϡ�����籼𡦿���𡦲���������ž����Ǿ����ʤ�¿���μ���μ��礬¸�ߤ��ޤ����̾盧����Ǿ������Ф��ơ�ɬ�פ˱����Ƽ�Ѥ�Ԥ����ȿ����Ǥˤ�����������Ť䲽����ˡ���Ȥ߹�碌������Ū���Ť�ɬ������Ƥ���ޤ���Ǿ����μ��ࡦ���̡��礭���䴵�Ԥ���ξɾ���ǯ�����Ĵ���θ���ơ����Ԥ���ˤȤäƺ����μ������ˤ�Ƥ�����Ť��ޤ��� ����������� ��ǯ�γ��ʼ�Ѥˤϡ����Ԥ���ο��Τ���ô�ξ��ʤ���Ѥ�������Ƴ������Ƥ��ޤ������ΰ�Ĥ�������Ѥ�����ޤ���Ǿ���г����ΰ�ˤ����Ƥ�Ʊ�ͤǡ������μ������Ф��ƽ���γ�Ƭ��Ѥ����㿯���ʿ���������Ѥ��Ԥ���褦�ˤʤ�ޤ�����������ť���Ǿ���г��ʤǤϡ�����������ʤɥȥ륳�ȶ�˵�μ��¡���Ƭ�ɡ�Ǿ�з졦Ǿ�������䲼���μ�����Ф��ơ����ܿ�����������ǧ��������Ť�ԤäƤ��ޤ��� ��ȯ�����ﰵ��Ƭ�� �����ʤ���ȯ�����ﰵ��Ƭ�ɤδ��Ԥ�������ä��Ƥ��ޤ�����ȯ�����ﰵ��Ƭ�ɤϡ���Ԥ�����ߤˤʤ�ž�Ӥ䤹���ʤä����ȥ���˴֤˹��ʤ���ʪ˺�줬����������Ȥ������Ĥξɾ�����ħ�������µ��Ǥ�����1���֤θ���������Ԥ������Ťˤ��ɾ��β�������ԤǤ��뤫��Ƚ�ꤷ�ޤ������η�̤�դޤ����Ԥ�����²�����̤��ʤ���Ŭ�ڤʼ�����ˡ���⤷�ޤ��� �Կ�ɷ㼣�� �Կ�ɷ㼣�Ťϡ��ʤ��ʤ�����ʤ������Τ����ˤǶ줷�വ�Ԥ���˹ԤäƤ��ޤ������Ǽ�Ѹ塢�Կ���硢�Կ�»�����Ӿ����ʤ�¿���ˤ錄����¤��������ˤ������ޤ������Կ�ɷ㼣�Ťˤ�����ˤδ��¤����ԤǤ��ޤ����Ū���Կ��ɷ㤷�Ƽ��Ÿ��̤��δ����Ƥ����������Ȥ��Ǥ��ޤ��� |
�㡡��
�����������μ��� �����������ϡ����ޤ��ޤ��װ��������濴���˰��֤��벫��(���Ϥ˺Ǥ���פ���ʬ)���㳲���������Ǥ������������̮���줫��ο������(̮���쿷�����)�ˤ�����з������������ϡ�û���֤ǹ���Ū�ʻ��Ͼ㳲��������������뤿�ᡢ������Ť�ɬ�פȤʤ�ޤ��� |
|
�㿯��������� �������Ф������Ū�ʼ��Ť����㼣�ŤǤ���������������Ǵ㰵������ȥ�����Ǥ��ʤ����䡢ǧ�ξɤ䥢��륮�������㤬�Ǥ��ʤ����ˤϼ�Ѥ�ɬ�פˤʤ�ޤ�����ǯ���������ϸ�����Ԥ��롢�㿯��������ѡ�MIGS��micro invasive glaucoma surgery�ˤ����ܤ�Ƥ��ޤ��������Ǥ⡢�����˼��ή��ϩ����������������ڳ��Ѥ䡢�����ʥɥ졼��������˼��ή�Ф�¥��iStent inject W ® �����Ѥ�ԤäƤ��ޤ��������μ�Ѥ�������Ѥ�Ʊ���˹Ԥ����Ȥ��Ǥ�����碌��15��20ʬ���٤Ǥ��������������Ѥ���ѻ��֤�û��������Ф�����ô�⾯�ʤ��Ǥ���������ޤǤμ�Ѥ�Ʊ�������Ӥ������Ƥ��ޤ���¿���������Ѹ�������ܿ��������������פˤʤ����⤤�ޤ���
|
������
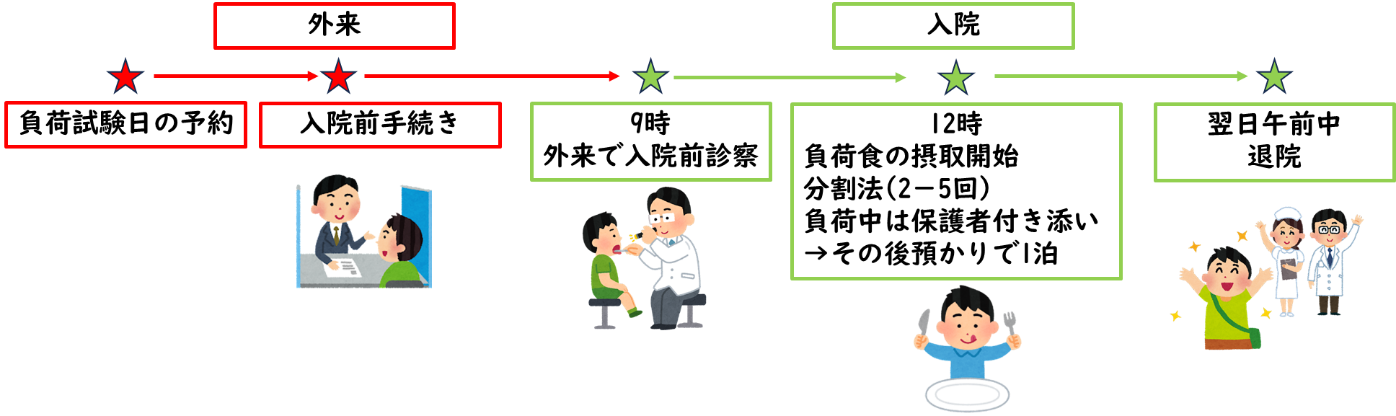
�����Ѥ��Ф�����˼�Ʒ��� �����Ǥ�������Ф�����˼�ڽ���Ԥ��ݤˡ���˾������з������ʤȹ�Ʊ����˼�Ʒ��Ѥ�ԤäƤ��ޤ����ܺ٤˴ؤ��Ƥ����������ա��������ۻܡˤγ���Ǥ��䤤��碌���������� �ɽ�ʹԴ���Ф������������������ˡ �����Ǥ϶ɽ�ʹ�ľIJ�⡢繴���Ф��ơ�̵��ȯ��¸Ψ���������¸Ψ���åפ���Ԥ���������������������ˡ��Ƴ�����Ƥ���ޤ����ܺ٤˴ؤ��Ƥϡ�ľIJ��˴ؤ��Ƥ���IJ�����աʾ���л������̡����ޡ���ڡ��ⶶ�ˤγ���ǡ�繴�˴ؤ��Ƥϴ���������ա����ա������šˤγ���Ǥ��䤤��碌���������� ľIJæ���Ф��뽤���ѵڤ���������ɤ��Ф�������ˡ ľIJæ�Ϲ���ԡ��ä˽�����¿���µ��ǡ��Ҳ�ι��ˤȤ�ʤ����ä��Ƥ��ޤ���ľIJ��æ�Ф���ȳ�ư�����¤����ȤȤ�ˡ�����Τ��ޤ꤬�����ʤꡢ��ϳ��������Ȥ�¿���ʤ�ޤ��������Ǥϡ�ľIJæ��ɸ��Ѽ��Ȥ���laparoscopic ventral rectopexy��ʢ�ж�����ʢ¦��ľIJ����ꤹ����ˡ�ˤ��Ѥ��Ƥ��ޤ����� (1)�ɾ������١�(2)æ�Ф����١�(3)���Ԥ�������Ⱦ��֤��θ�����ǽ�Ū�˽Ѽ�����ꤷ�Ƥ��ޤ����ޤ�����������ɤˤ��������QOL���㲼�������Ԥ�����оݤȤ��ơ���IJ�̲��ٱ䷿�� ���ӽо㳲���Ф��봵�Ԥ�������٤���夵����QOL��������뤳�Ȥ���Ū�Ȥ��Ƴ���Ū�����ˡ��������Ƥ���ޤ��� ���Ǣ�ɵ�ή�ɤ��Ф���Ķ�㿯�����š����������DefluTM������ˡ �������Ǣ�ɤ�Ǣ����ή����Ǣϩ�������֤����Ҥ����ޤ���������������ڳ�����ή���ɻߤ�����Ū��Ǣ�ɤ������Ĥʤ��ʤ�����Ѥ�����Ū�Ǥ���������ǯ�����������DefluxTM�ʥҥ��������ʥȥꥦ��ȥǥ����ȥ�Υޡ��ӡ����������κ���ʪ�ˤ�Ǣ�ɸ��μ������������Ȥ������㿯���ʼ���ˡ����ڤ��ĤĤ���ޤ���2��3���Ǥμ��Ťǡ����ʤ����ڤ�ɬ�פ⤢��ޤ��ܺ٤˴ؤ��Ƥϡ��������������աʶ⿹�ˤγ���Ǥ��䤤��碌���������� |
������
|
��ʪ����륮���ο��Ǥˤϡ���դ��������Ƥ��ǧ���ð�ŪIgE���θ����ǿ�¬���뤳�Ȥ��Ǥ��ޤ�����������ǤˤϿ�ʪ�и���ٻ��ɬ�פǤ�����ʪ�и���ٻ�ϡ�����륮���������뿩ʪ��ºݤ˿��٤ơ��ɾ���ѻ����븡���Ǥ�������ʪ����륮������Ǥ��뭢��ʪ����륮�������ä����ɤ��������������ˤ��ǧ���롢�Ȥ��ä���Ū�ǹԤ��ޤ������θ����ˤ�äơ��ɤΤ��餤���̤٤���ɤ�ʾɾ����Ф뤫��ľ�ܳ�ǧ���뤳�Ȥ�����ޤ��������Ƥʾɾ����Ф��ǽ���⤢�뤿���±��ǽ�ʬ�ʽ����������Ƽ»ܤ���ɬ�פ�����ޤ��� �����Υ���륮������Ǥϡ����ȥԡ����������Ф��ƥ������濴�μ��Ť���ɸ�ˡ����ƥ����ɳ������������Ѥ�Ǿ��¤ˤ��뤿��Υץ������ƥ�����ˡ���Ѷ�Ū�˹ԤäƤ��ޤ����ץ������ƥ�����ˡ�ϡ���ȯ��¿�����ȥԡ��������ǿ侩����Ƥ�����ˡ�Ǥ�����ʬ���ϰϤ˥��ƥ����ɳ��������ɤꡢ�ڲ�����������٤餷�ʤ��鼣�Ť��³���ޤ����ݼ�������˻Ȥ�����ꥹ�ƥ����ɳ������λ����̤餷�Ƥ����ޤ��� 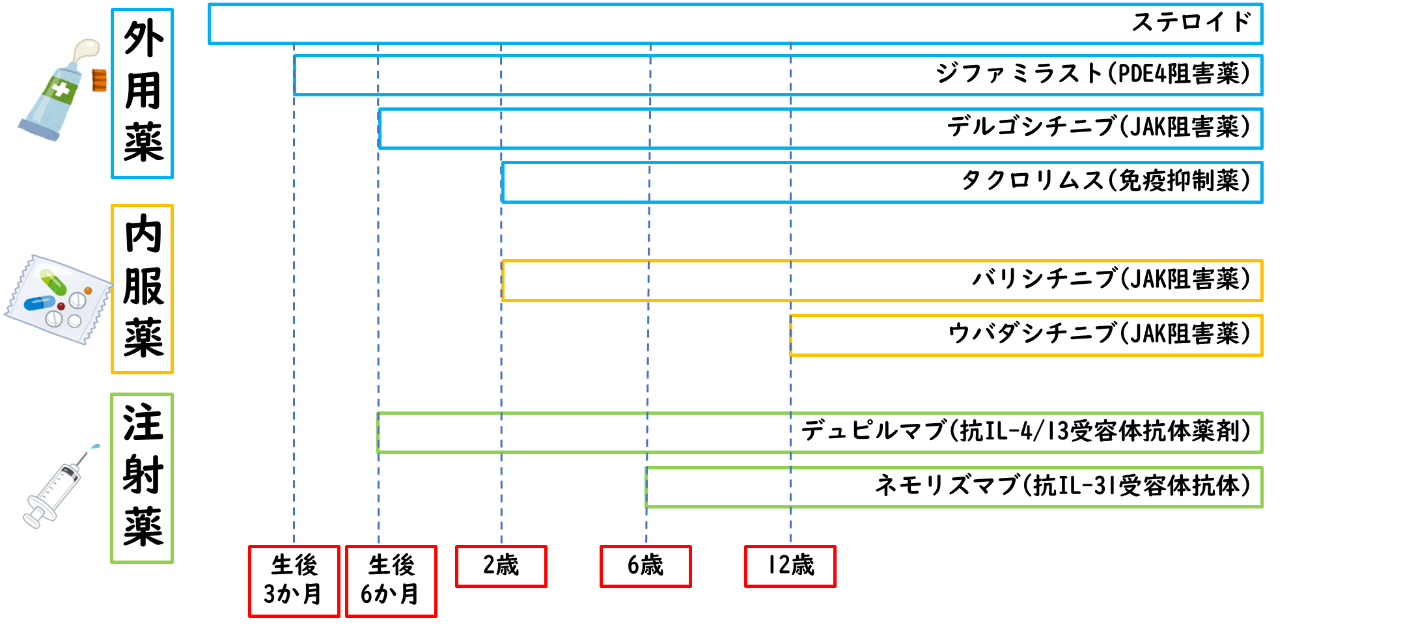
���ʤǤ�����Ǥ�����ʤ����������Ф���ò������������ʰߥ���顤��IJ����顤��IJ���ץ������������ʤɡˤ�ԤäƤ��ޤ������������������ϡ����ɤ���ͭ�μ����������ˤηڸ������š����ˤʤ����ͤ�Ʊ���ˤϹͤ����ʤ����ᡤ����������Ȥ����դˤ�븡����˾�ޤ����Ȥ���Ƥ��ޤ������ʤǤϴ���Ū�ˤϾ����ʰ夬����������ô�����ޤ����ޤ�������ɬ������ô���Ȥ��̤ξ����ʰ夬ô��������ȯ�ɡ���ʻ�ɤؤ��б��������Ƥ��ޤ���ɬ�פ˱����������ʤ����ʤȶ��Ϥ��ƿ��Ť������������������Ƥ��ޤ���

|
��¡����찵���
������ ��¡�¤ϤۤȤ��̵�ɾ��Τޤ�Ʃ�ϤˤʤäƤ��ޤ����������µ��Ǥ��������ʤ��������ο��ǡ����Ť����פǤ��� �̿���Ķ���ȥ����ɲ��������μº�  ʢ��Ʃ�ϡ�CAPD�� ���Ʃ�ϤǤϿ�¡����ô�Ȥʤ륷���Ȥ����������3���̱����ơ������ˤ�2�ܻɤ�������ˤߤ��Ѥ��ʤ���Ф����ޤ��� 
�������ɲ�Ʃ�ϡ�on-line HDF�� �ǿ���Ʃ����ˡ��»ܤ��Ƥ��ޤ��� �̿���Ʃ�ϼ�������������Ӻ����ڤ�į˾ �̿�����¦��Ʃ���ѥ٥åɤ�Ʃ�ϵ��� |
��ϥӥ�ơ�������
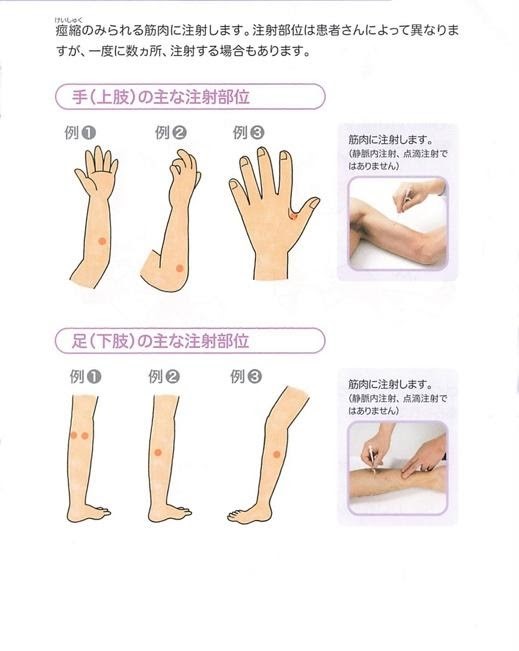
��褪��Ӳ����۽̤��Ф���ܥĥ�̥����Ǽ��� Ǿ��ɾ㳲��Ǿ�з��Ǿ���ɡˤθ��ɤȤ��ơ��������������㤬�Ĥ뤳�Ȥ�����ޤ�������ˤ��ڶ�ĥ���⤯�ʤ�ʤ��ξ��֤��۽̤ȸƤӤޤ��ˤȡ�����Τ���Ф���ˤߡ����Ṵ�̤ʤɤ����������ؤ�������ư���Ԥʤɤ���������ư��㳲����ޤ����ܥĥ�̥����Ǥϡ�����Ū�˸ġ��ζ����ζ�ĥ���㲼�����뤳�Ȥ��Ǥ��볰�輣�Ťǡ����ټ��Ť���ȣ��������̤���³���ޤ������Τ褦�ʾɾ��Ǥ��������������ä��㤤�ޤ������������̤���������
�⼡Ǿ��ǽ�㳲��ɾ���ȥ�ϥӥ�ơ������ �⼡Ǿ��ǽ�㳲�Ȥϡ������㳲�����վ㳲����Ե�ǽ�㳲�ʤɡ�Ƭ��������Ǿ��ɾ㳲�ʤɤ�Ǿ��»����ȼ�ä�������ǧ�ε�ǽ�ξ㳲�ǡ���������Ȱ�äơ����Ϥ���Ϥ狼��ˤ����㳲�Ǥ����⤯���ȡ��Ȥβ��ư��뤳�ȤϽ���뤱��ɡ�����Ǥ��Ƥ����Ż������ޤ��Ǥ��ʤ�������Ǥ��ʤ������������롢¾�ͤȤ��ޤ���äƤ����ʤ����ʤɤξɾ���Ǿ��»����˽и����ޤ��������ξ㳲���б����뤿��ˤϡ��ޤ��Ϥɤ��ǧ�ξ㳲���ĤäƤ���Τ������Τ�ɾ�����뤳�Ȥ�ɬ�פǡ����ξ������Ʒ��Τ��������Ƥ��ޤ��� |
������
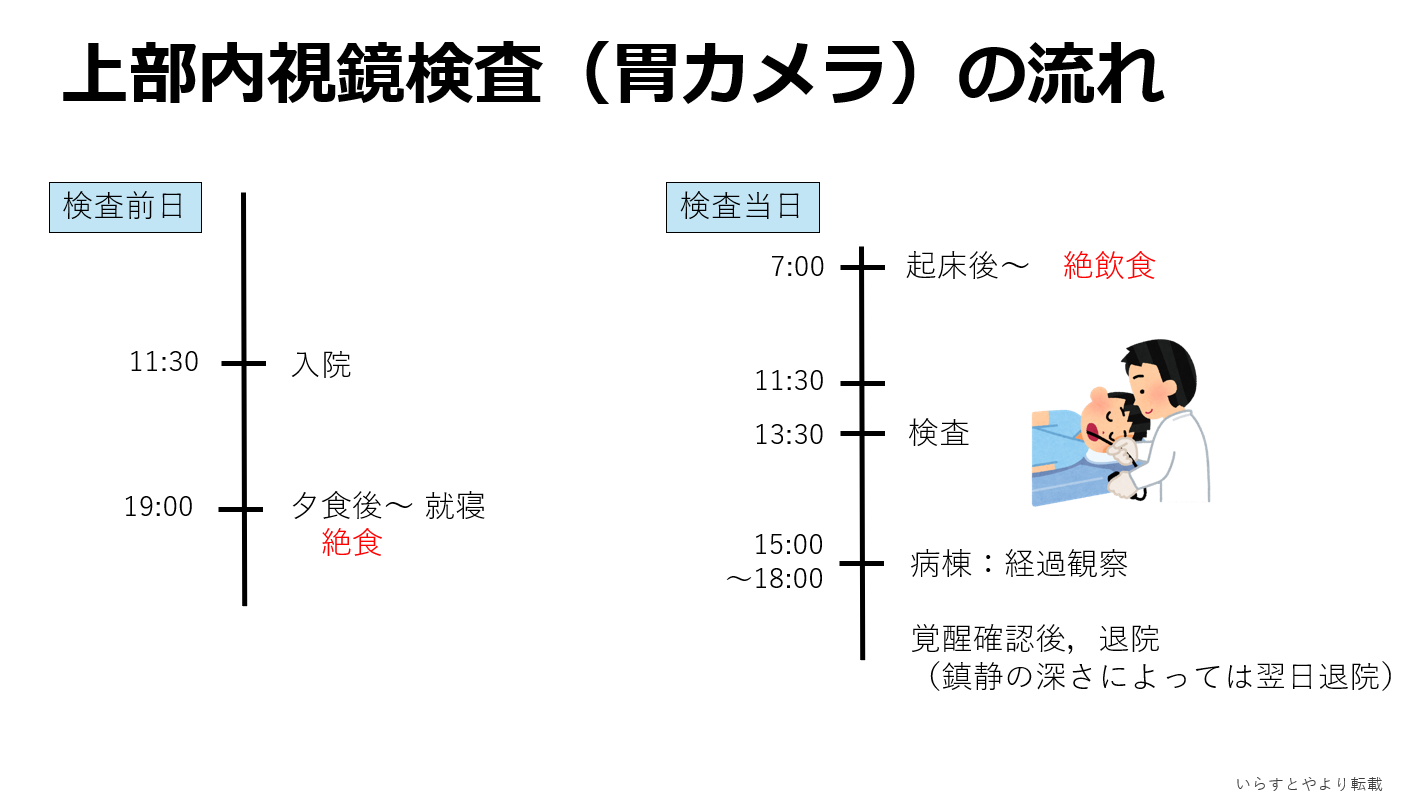
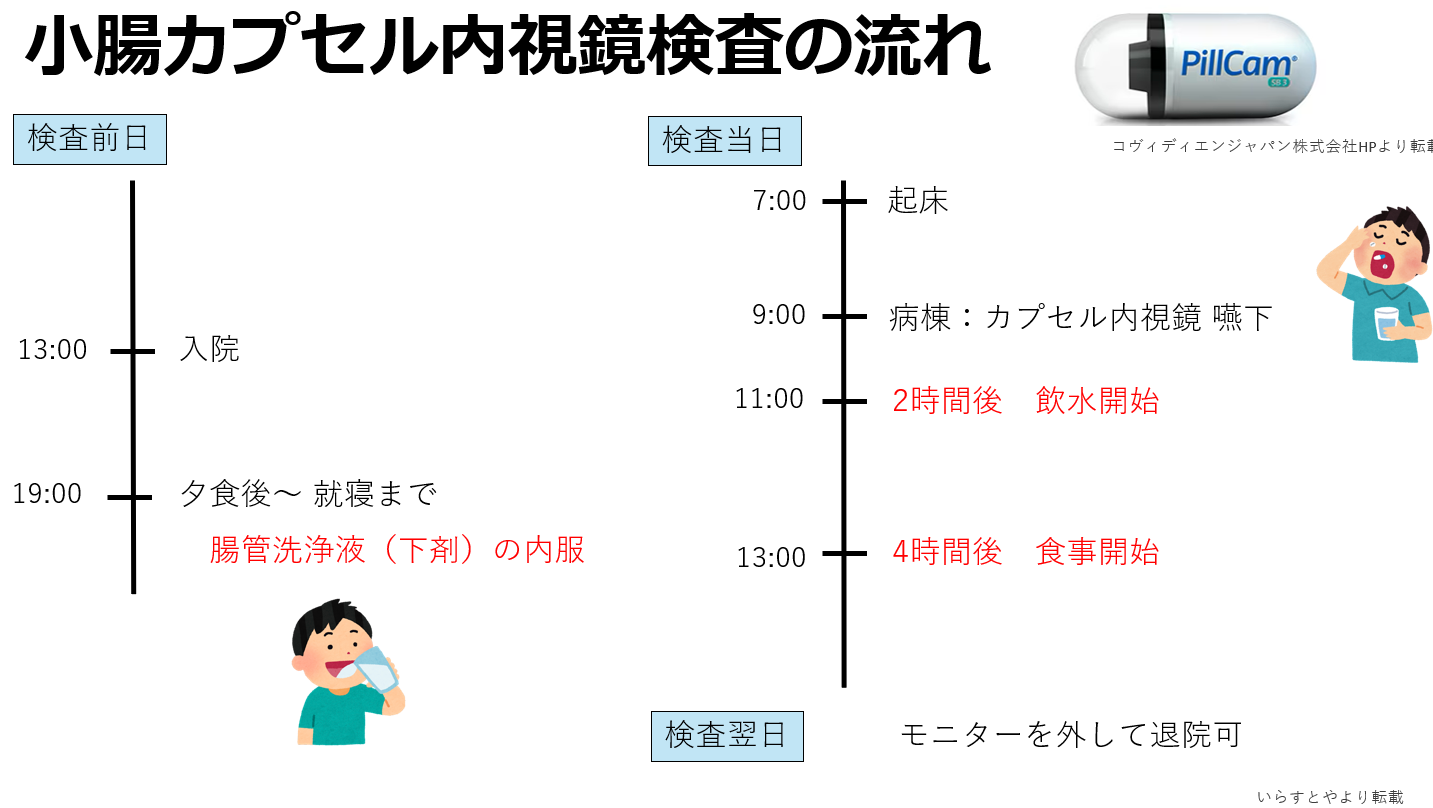
�����μ��š�������ŪǴ�첼����Υ�ѡ� �����γ�Ω���줿���ŤȤ�������ŪǴ�첼����Υ�ѡ�ESD: Endoscopic submucosal dissection�ˤ�����ޤ��� 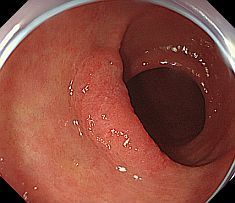 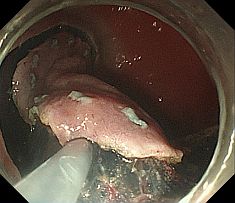 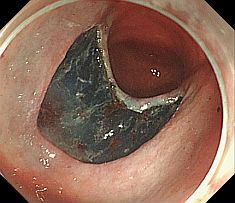 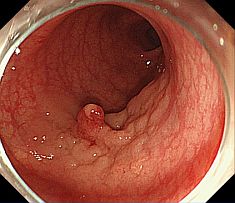 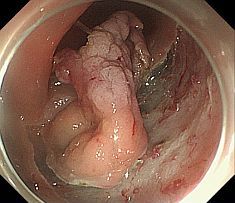 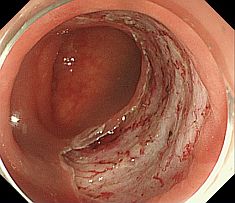 ����������������� ��ǹ�����ɤ��뤤���¡���µ�����ǡ����Ť��뤿��ˡ��������������������ƹԤ��������ŤǤ��� 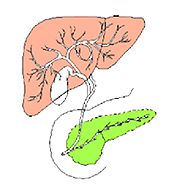 ���ɡ�繴ɤ��ϼ��� 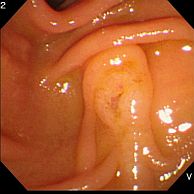 �����IJ��Ƭ�� ����Ū�չ�������繴�¤�ơ�ERCP�� ���ɤ�繴ɤν����IJ�����������IJ��Ƭ���Ȥ����ޤ��� 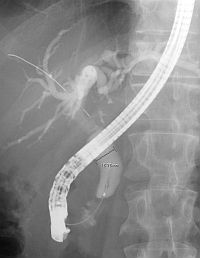 ERC����¤�� 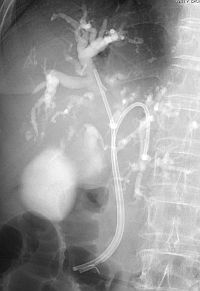 ����������������Ф���ץ饹���å����ƥ������ 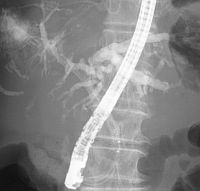 ����������������Ф����°���ƥ������ Ķ����������EUS�� Ķ���������ϥ������פ���ü��Ķ���ȿ�ư�Ҥ��Ĥ����ü�������������ߡ������IJ������������ǹ�����ɡ��¡��ѻ����븡���Ǥ���  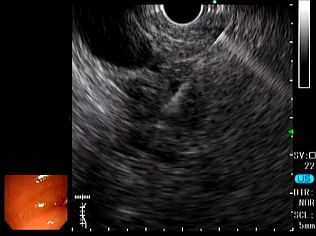 ���ɻ� ʢ�ж�������Ʊ���(LECS; Laparoscopic endoscopic cooperative surgery) ��Ǵ�첼������Ф��볰��Ū��Ѥϻ������Τʼ�����ձ��ʢ��¦�����ǧ���뤳�Ȥ�����Ǥ��ꡢ���ʰ��ڽ��ˤ�ä��礭�ʰߤ��ѷ��������Ȥ�����ޤ����ޤ�������ξ��ˤ�äƤϰ���Ŧ�ˤʤ뤳�Ȥ⤢��ޤ��������Ǥϡ����ʤ������ʤ����Ϥ���ʢ��¦�����ʢ�ж���Ѥȴɹ�¦�����������Ѥ�Ʊ���˹Ԥ����Ȥǡ�ɬ�Ǿ��¤ΰߤ��ڽ���ԤʤäƤ���ޤ��� |