医療安全文化の醸成に向けて(TeamSTEPPSを活用して高信頼性組織を目指す)
■ 医療安全推進活動に対する考え
安全で質の高い医療を提供することが我々の使命ですが、「安全」とはどのようなことを示す言葉でしょうか。一般的には、「危険なことが起こらない状態」あるいは「最低限許容できる範囲での危険しか起こらない状態」などと定義されています。同じことが「健康」という言葉にも当てはまり、「健康とは病気でないこと」と言われることがあるように、「ある状態とは逆の状態ではないこと」と曖昧に定義されています。どちらかというと、後ろ向きの考えで、逆は必ずしも真ならず、もう少し前向きになる必要があります。「健康とは、身体的、精神的、社会的に完全に良好な状態のことであり、単に病気や虚弱の欠如という状態ではない」とWHO憲章を定義されているように、ただ「危険が起こらなければ安全だ」ではなく、より安全で質の高い、満足できる医療を提供することが、我々の目指す医療安全であり、全員がそれを意識して、前向きに取り組むことが医療安全文化と考えています。慈恵医大附属病院では、誰が誰にでも何でも言い合える(アサーティブといいます)環境を作ることで、医療安全が文化として根付き、本当の意味での前向きな安全を意識した医療が提供できるよう、様々な取り組みを行っています。
■ 安全性を高めるチーム医療と基本的安全確認行為の励行を中心とした医療安全推進活動
慈恵医大附属病院医療安全推進部では、最も安全で質の高い医療を提供できる病院になることを目標に、2つの事を意識して医療安全推進活動に取り組んでいます。ひとつは「安全性を高めるチーム医療を行う」ということです。多くの医療事故にチームワーク不良が関係しており、より安全な行為を行うために、チームワークを良好にして、個人の限界をチームでカバーできる,何でも言い合えるアサーティブなチームを作つくる必要があります。そのため当院では、医療の安全性を高めるキーワードをチームワークと考え、「医療の成果と安全を高めるための良好なチームワークを作りあげる方法」がまとめられたTeamSTEPPS(チームステップス)という患者安全推進策を、当院の現状や問題点にあわせてアレンジし活用しています。オリジナルのTeamSTEPPSの内容は、http://teamstepps.ahrq.gov に詳しく書かれていますのでご興味のあるかたは参照して下さい。チームステップスは米国で作られた患者安全推進策で、文化も体制も異なる当院で、全てをそのまま取り入れることは適切ではないと考え、また、そこに示されている教育や研修方法を全て取り入れることはできませんでした。我々の目的は、チームステップスに取り組むことではなく、その内容や目的を理解して、自分たちなりのノンテクニカルスキル(個人の能力をチームで共有し,活用する能力)を生み出すことであり、出発点も「チームとして何でも言い合える環境を作る」というものでした。そのきっかけとしてチームステップスのエッセンスを活用しやすいように、慈恵医大の教職員がわかりやすいように、オリジナルの内容から差し引きして、当院の安全推進活動に役立てています。
もう一つ意識して取り組んでいることは「基本的安全確認行為を励行する」ということです。医療事故の大部分は、聞き違いや受け取り違いなどのコミュニケーションエラーと、人や物品の確認時の勘違い、うっかり間違いなど、不完全な人の行動特性によるものでしめられています。人間には、真っ先に頭に浮かんだ結論で対応する(速い思考)、自分にとって最もすんなり考えられるように理解する(ヒューリスティックス)、理由をつけて自分の考えや行動を肯定する、物語を作って変化を正常だと考え受け入れない、などといった、危険性を高める認知特性があります。そのため、個別の出来事に対していくら決まりやマニュアルを作っても、それを覚えていられない、忘れる、やらない人間の特性を考えると、それだけで安全対策を行ったと考える事は不適切です。危険性に結びつく人間の特性を少しでも回避し、ちょっと待ったそれで良いのか?と遅い思考を働かせるための決まり事である基本的安全確認行為を意識的にやらせる、そのような対策が全体としての安全性をたかめるために必要と考えています。院内の取り組みとして力を入れている基本的安全確認行為には、指さし声だし確認、名前の相互確認、効果的なダブルチェック、チェックバック、具体的発信となどがあります。医療現場よりも事故頻度の少ない職種で行われているこのような確認行為を、より事故発生頻度の高い医療現場で行わないのはナンセンスであり、前向きな安全推進策の一環として、各種研修会での実施をとして現場での励行に努めています。
■ HRO(高信頼性組織)をめざす
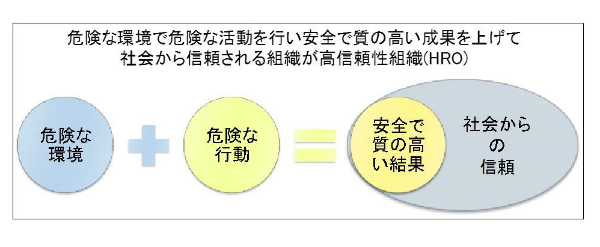
医療安全推進部の最終的な目標は、チーム医療と基本的安全確認行為を習慣化して「HRO (High Reliability Organization: 高信頼性組織)」になることです。HROとは、危険な環境で危険な行為を行い、満足できる成果を残し、周囲から信頼される組織を示す言葉です。医療は、不安定な患者さんに、不完全な人間である医療者が、複数集まって、危険性を伴う処置をすることであり、安全で質の高い成果を残すことで周囲からの信頼を勝ち取り、HROとして認められる必要があります。チームステップスへの取り組み目標も、結果として安全意識が文化として根付き醸成され、HROとして認められること、と捉えています。一般的に HROになるには5つの要素が必要とされています。
(1) 失敗に注目する(小さな出来事の報告を増やして解析・共有する)
事故が起こる可能性を常に意識して日常の行動を行い、些細な出来事でも報告する習慣を身につけ、発生した場合にはどうしたら防ぐ事ができたか、未然に防げた場合にはなぜ防ぐことができたかを充分に検討し、安全性の向上につなげることを示しています。特に事故事例ばかりに注目せず、回避出来た事例やうまく行った行為も充分に解析することで、成功体験から多くのことを学ぶ習慣をつけることも大切とされています。
(2) 単純な解釈を否定する(念には念を入れて万が一を考えて慎重に対処する)
常に"なぜ"という疑問を持ち、自分だけの考えに固執せず、柔軟に多方面の意見を集めて、出来事を単純に解釈する事が本質的な危険性を見逃すことを認識して背景因子を充分に検討して、結果ではなく経緯を解析することを示しています。
(3) 行為に敏感になる(自分が行う行為の安全性を高めるために決められた確認行為を徹底して行うこと)
医療行為のシステムやプロセスに影響する異状や問題がないか、状況認識と注意を常に維持していることを示します。一つ一つの行為や周りの状況について安全確認行為を行うことはその一つの表れです。
(4)回復力(レジリエンス)を高める(事故が起きたときの対処まで考えて被害を最小限にとどめること)
柔軟性・危機対応・回復能力などを鍛えて、残念ながら発生してしまった事故に対し、前向きに取り組み、被害を最小限にして、次につなげていく姿勢を示します。事故発生時の対処を事前に共有して、即効的な対処・被害の拡大防止・組織の機能維持につなげている組織になる事です。
(5) 専門知識を尊重する(現場を信頼し、現場で最も知識を持ったものに判断をゆだねること)
問題発生時には、権力をかざして管理者が上から判断・指示するのではなく、現場責任者を含む最も適切な知識と対応能力をもった専門家の知識を集めて、原因や対処を検討することを示します。ヒエラルキーではなく知識を優先した組織文化を創り上げることが大切です。
■ チームステップスとは
チームステップスはTeam Strategies and Tools to Enhance Performance and Patient Safetyの略で、医療の成果と安全を高めるために良好なチームワークを作り上げるためにチームで取り組む方法がまとめられた患者安全推進策で、米国国防総省や航空業界などのHROでの事故対策実績を元に米国で作成された安全推進策です。知識や技術、気づき、というスキル(技術)を個人がいくら持っていても、チームで行う医療現場では、それを発揮できなければ宝の持ち腐れになります。発信する意識、受け入れる環境、みんなで安全安心な医療をチームで提供するというメンタルモデルを共有する姿勢が求められます。個人のスキルを発信し、チームで共有する能力をノンテクニカルスキルといいますが、チームステップスは、安全性向上に必須なノンテクニカルスキルを高める方法であるとも言えます。
 |
医療事故原因を解析すると、様々な状況でのチームワークの不良というキーワードがあることがわかっています。チームステップスは、様々な職種で構成される患者さんを含めたチーム構成を理解し、リーダーシップ、状況モニタリング、相互支援、コミュニケーションという4つの主要技能を体得・実践することで、医療事故の多くに関係するチームワークを良好にして、医療行為に関する認識、理解、知識などの改善、向上をはかる方法がまとめられた安全推進策です。それぞれについての簡単な説明と当院での活用方法を示します。
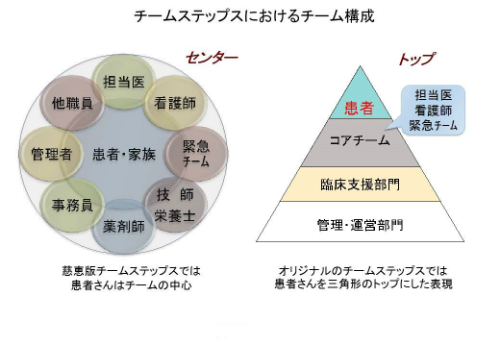
1.チーム構成
複雑な患者さんが多い大学病院では、ひとつの診療科だけでは対応が不可能です。担当する医師、看護師だけではなく、全ての職種が医療チームであることを意識して、安全性を高めるためのチーム医療に積極的に参加しています。しかし、我々の力だけでは医療の安全性を確保することはできません。患者さん自身にもチームの一員であることを意識していただく必要があります。患者さんの参加なくして医療の安全性向上はありません。我々の病院では図に示したように、医療チームという大きなボールの中に、患者さんを含めた多くの職種が入っており、お互い垣根なく何でも言い合える環境を意識しています。
(1)患者さんとのパートナーシップ
安全性を高めるために患者さんにも参加していただきます。
患者間違いの防止のための名前確認(ご自分から教えてください)、検査・手術部位の申告(内容や左右・部位の間違え防止のため、自分で確認してください)、検査結果の確認(我々も確認しますが、忘れることも有り、判断が遅れる危険性があります)、ご自分が受けた検査についての担当医への確認(我々も確認はしますが忘れる事もあるかもしれませんので念のため)、アレルギー歴や内服薬の自己申告(アレルギーの有無をご自分から教えてください、また、患者さんが飲まれている内服薬を確実に把握しないと、検査や治療・手術ができません。ご自分の責任としてサプリメントも含め全ての内服薬を申告してください。お薬手帳の提出でもかまいません)、その他、気づいたこと、疑問や不安に思っていることは必ず発信してください。
 |
 |
(2)ハイリスク症例合同カンファレンス
詳細は、前項目「より安全な医療の推進のために」3.より質の高い医療を目指す取り組み1)をご参照下さい
(3)迅速対応システム(ラピッド・リスポンス・システム;RRS)
詳細は、「前項目より安全な医療の推進のために」3.より質の高い医療を目指す取り組み2)をご参照下さい
2.コミュニケーション
コミュニケーションエラーが関係した医療事故は全体の2/3以上を占めるとされています。チームステップスでは様々な形式で行われるチームメンバー間の情報伝達を確実に行う方法が示されています。
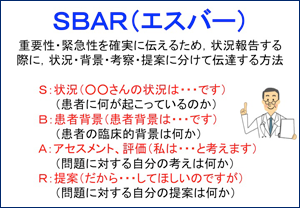 (1)ISBAR(エスバー)
緊急事態には言いたいことが正確に伝わるように、紹介(Introduction)、状況(situation)、背景(background)、評価(assessment)、提案(recommendation)という順番で確実に発信し、コミュニケーションエラーを防ぎます。聞く方もISBARを意識して最後まで聞き入れることを意識します。
(1)ISBAR(エスバー)
緊急事態には言いたいことが正確に伝わるように、紹介(Introduction)、状況(situation)、背景(background)、評価(assessment)、提案(recommendation)という順番で確実に発信し、コミュニケーションエラーを防ぎます。聞く方もISBARを意識して最後まで聞き入れることを意識します。
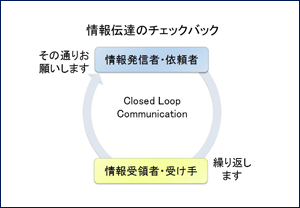
(2)チェックバック:伝達時に「繰り返します」「その通りお願いします」を確実に言うことで、発信者の責任で会話のループを閉じるclosed loop communicationを意識的に行います。 スリーウェイ・コミュニケーションとも呼ばれる方法です。
 |
 |
(3) ハンドオフ:自分の常識は他人の非常識で、認識や常識のギャップが事故につながります。常識や認識のギャップの存在を前提に、確実に口に出して、あるいは書面で申し送ります。
3.リーダーシップ
チーム活動を理解し、変化する情報や目標をチームメンバーと共有し、必要な人的・物的資源を確実に供給することによりチームメンバーの活動を調整する能力を示します。
(1)業務の分担・依頼
依頼する場合には、依頼内容を熟考し、適任者に、具体的に依頼し、終了後の報告を求める、という4段階を意識して依頼します。
(2)ブリーフィングによるメンタルモデルの共有
業務開始前、途中、終了後に定期的あるいは不定期に短時間の打ち合わせ(ブリーフィング)をおこなうことで、チームの目標、考察、問題点(メンタルモデル)などの共有を図ります。
(3)フィードバック
チームである限り成長することが求められます。業務をやりっ放しにせず、問題点や改良点をその都度確認することで、チームに成長がもたらされます。

4.状況モニタリング
チームとして協働するために、患者さん、同僚、自分の状況を積極的に解析・評価し、それを周囲に発信し、共有することで、エラーの発生を防止する方法を示します。
|
(1)観察項目の共有 (2)クロスモニタリング |
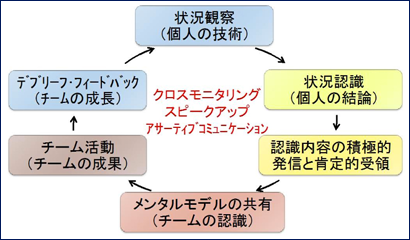 |
(3)スピークアップ(チームステップスでは使われていない単語ですが、当院ではあえて使用しています) |
 |
(4)アサーティブ・コミュニケーション
職種や経験によらず、何でも言い合える環境をつくるため、「自分の言いたいことは言うが、相手の言うことは責任を持って聞く」というコミュニケーションであるアサーティブ・コミュニケーションを推進します。
5.相互支援
チームメンバーの労働負荷や知識・認識を正確に評価し、安全推進のため労働や知識を積極的に支援する能力を示します。
(1)労務の支援
できないから助ける、助けてもらうのではなく、より安全確実に業務を行う為には助けてあげる、助けてもらったほうがよい、と考え、安全第一に積極的な労務の支援を行います。
(2)知識の支援 |
 |
■ 医療安全推進のための代表的研修会
(1)セーフティマネジメント基礎研修会
医療安全についての基礎知識を得てもらうため随時基礎研修会を開催しています。
(2)各種研修会
随時、医療機器の安全使用、薬剤の安全使用、転倒・転落防止などについての研修会を開催しています。
(3)チームステップスエッセンシャルコース、チームステップスアドバンストコース |
チームステップス エッセンシャルコース  |
(4)管理者のための医療安全・感染対策研修
診療部長、看護師長、各部署セーフティマネージャーなどを対象に、安全文化を創り上げるための考え方、チームの作り方(チームビルディング)などの研修を行っています。実際には、医療事故動画鑑賞・討論、船長の決断ゲーム、チーム形成過程、人間の特性など、個別の安全手法に固執せず、組織文化醸成のための研修内容を意識しています。
(5)初期研修医医療安全研修
4月の入職時だけでなく、その他に2回医療安全に特化した研修会を行っています。
(6)後期研修医医療安全研修
他病院で初期研修を受けた医師も多いため、当院の考え方を理解させる必要があります。チームワークを重要視するという慈恵医大附属病院の理念を自覚させるため、後期研修医に特化した研修を行っています。
■ まとめ
医療安全に終わりはありません。冒頭にも述べましたが、患者さんを医療チームの一員に迎え、医療従事者がチームを意識して同じ方向を向いて医療行為を行うことが必須と考えます。「目は口ほどにものを言う」あるいは「沈黙は金」という諺が美徳とされる控えめな日本人が関わる医療現場では、誰もが自由に発言できる環境というのは、多少受け入れがたいものかもしれません。しかし当院は、Team STEPPSを推進し、患者さんの安全を第一に考え、職種や年代の垣根を越えた良好なチームワークに根付いた最も安全な大学病院を目指して、また周囲から信頼されるHRO(高信頼性組織)になることを目指して、一丸となって取り組んでいます。単に「危険なことが起こらない状態が安全である」ととらえるのではなく、「より安全で質の高い医療を提供することが医療安全である」という意識を持ち、安全が文化として根付き醸成されるよう日々の医療を行っています。
